阿司匹林可否用于房颤患者卒中预防?
2012-09-05 刘卓 国际循环网
最新丹麦注册研究表明,阿司匹林预防心房颤动(AF)后卒中无效且不安全。这是迄今为止国际上规模最大的一项观察阿司匹林和口服抗凝药在AF患者人群中使用情况的注册研究,其结果明确表明,对于任何卒中风险水平,阿司匹林均不显示临床净获益,这与最新欧洲心脏病学学会(ESC)指南是一致的。那么到底阿司匹林可否用于房颤患者卒中的预防,让我们听听专家的意见吧。
甲方:阿司匹林预防AF卒中的风险大于获益
马长生 首都医科大学附属北京安贞医院
卒中是AF最严重的并发症,非瓣膜病AF患者不抗凝状态下年卒中率为5.3%。因此,在AF治疗中,预防血栓栓塞至关重要。AF抗栓策略的选择主要基于卒中风险, CHADS2积分为目前常用的卒中危险评价工具,评分越高,卒中风险越大。常用的抗栓药物包括口服抗凝药(华法林及达比加群等新型口服抗凝药)和阿司匹林等。近年研究显示,阿司匹林在AF抗栓中的作用尚存争议,其风险可能大于获益。
卒中高危患者——华法林优于阿司匹林
相关证据 20世纪80年代末以来,多项随机对照试验(RCT)在不断验证华法林抗凝有效性和安全性的同时,也对比了华法林与阿司匹林在AF抗栓中的优劣。AFASAK研究显示,华法林组血栓栓塞事件的年发生率明显低于阿司匹林(每日75 mg)组和安慰剂组(2.0% vs. 5.5%);BAFTA研究显示,在减少致死性和致残性卒中、颅内出血和动脉栓塞方面,华法林(INR:2~3)优于阿司匹林(每日75 mg),在出血风险高的老年人中,阿司匹林预防AF卒中的获益小于风险。ACTIVE-A 研究证实阿司匹林联合氯吡格雷抗血小板治疗降低AF卒中风险优于单独应用阿司匹林治疗,而主要出血风险与应用华法林类似。ACTIVE-W研究则显示,华法林抗凝治疗优于阿司匹林联合氯吡格雷的双联抗血小板治疗。
2007年发表于Ann Intern Med的荟萃分析则进一步表明,与对照组相比,根据INR调整剂量的华法林(6项研究,2900例患者)与抗血小板药物(8项研究,4876例患者)可分别减低AF卒中风险64%(95%CI: 49%~74%)和22%(95%CI: 6%~35%),华法林相对风险较抗血小板药物降低39%。
近年出现的AF新型抗凝药物(如达比加群、利伐沙班和阿哌沙班等)预防卒中的疗效不劣于甚至优于华法林,无需监测INR,且不增加出血风险;如AVERROES研究对比了新型抗凝药阿哌沙班(5 mg,每天2次)和阿司匹林(每日81~324 mg)在抗栓中有效性和安全性的优劣,结果显示,阿哌沙班组终点事件(卒中和体循环栓塞)发生率和死亡率均低于阿司匹林组,大出血和颅内出血发生率组间无显著性差异,该研究因阿哌沙班显著优于阿司匹林而提前终止。
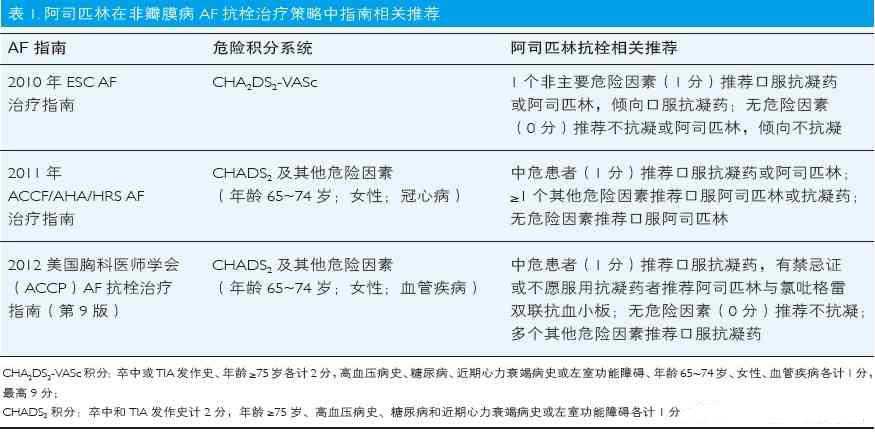
指南推荐 2010年ESC AF治疗指南推荐高危患者口服抗凝药,中危患者可服用华法林或阿司匹林,同时更倾向于使用华法林。2011年美国心脏病学学会基金会(American College of Cardiology Foundation,ACCF)/美国心脏协会(American Heart Association,AHA)/美国心律协会(Heart Rhythm Society,HRS)AF治疗指南推荐高危患者口服抗凝药,中危患者可服用华法林或阿司匹林。
卒中低危患者——单用阿司匹林证据尚不充分
相关证据 2006年日本的一项多中心RCT结果显示,阿司匹林(每日150~200 mg)组终点事件(心血管死亡、症状性脑梗死和TIA)年发生率为3.1%(95% CI: 2.1%~4.6%),对照(不进行抗凝和抗血小板治疗)组终点事件年发生率为2.4%(95% CI: 1.5%~3.5%),该研究因阿司匹林不可能优于对照而提前终止。2011年丹麦注册研究结果显示,对于任何卒中风险水平的非瓣膜病AF患者,与阿司匹林组和未治疗组相比,华法林组可减低血栓风险,联合应用阿司匹林和华法林不增加临床获益。
指南推荐 AF卒中低危患者是否服用阿司匹林抗血小板治疗当前存在争议,阿司匹林可增加出血风险,且预防AF卒中净获益尚不明确,因此,不建议低危患者服用阿司匹林。2010年ESC AF诊治指南亦推荐低危患者倾向不服用抗栓药物。阿司匹林在非瓣膜病AF抗栓治疗策略中指南相关推荐详见表1。
乙方:阿司匹林预防AF卒中的风险不大于获益
刘杰 刘文玲 北京大学人民医院
阿司匹林是非AF心血管疾病的基本预防药物
综合大部分阿司匹林在非心房颤动(AF)患者心血管疾病二级和一级预防的RCT和荟萃分析,可以得出如下结论:①阿司匹林二级预防显著降低各种心血管事件的风险,尤其是对心血管事件高危患者和心血管事件急性期(急性心肌梗死和急性缺血性卒中)的患者;②阿司匹林一级预防亦显著降低高危患者心血管事件风险,而在低危患者中的获益减小或不确定;③无论二级和一级预防,随着阿司匹林长期使用的剂量增加,出血风险亦会增加;④长期使用小剂量(每日75~150 mg)阿司匹林的临床获益不低于使用更大剂量。
因此,阿司匹林在非AF患者心血管疾病的二级和一级预防中,临床净获益随着患者心血管风险的增加而增加,出血风险随着阿司匹林剂量的增加而增加。应用阿司匹林应该衡量其获益幅度和出血风险,长期使用每日75~150 mg是合理的剂量选择。
2011年,非瓣膜病AF注册研究显示,维生素K拮抗剂(VKA)与阿司匹林均降低血栓栓塞风险;在血栓栓塞高危患者中,与VKA相比,阿司匹林血栓栓塞风险增加81%(RR 1.81,95% CI: 1.73~1.90);VKA和阿司匹林均增加出血风险,但在衡量缺血性卒中与颅内出血的净获益时,VKA对CHADS2评分≥0和CHA2DS2 -VASc评分≥1的患者可产生中性和阳性净获益,而阿司匹林对卒中/血栓栓塞风险不产生净获益。这一结果似乎否定了阿司匹林在非瓣膜病AF患者中卒中预防方面的地位。2010年ESC非瓣膜病AF抗凝治疗指南建议也明显缩小了阿司匹林的使用范围,仅用于CHA2DS2 -VASc评分为0~1分的低-中危患者(仅占患者总数的16%)。
对该项研究结果,我们从以下3个方面加以解读:
①研究对象基线特征有显著差异,单用阿司匹林的患者年龄相对较大;单用阿司匹林或阿司匹林与VKA联用的患者血栓栓塞患病率、CHADS2和CHA2DS2 -VASc评分以及HAS-BLED出血风险评分均显著高于对比组;单用VKA的患者具有较少的血管疾病,单用VKA或VKA联用阿司匹林的患者更多为男性,既往出血比例较低;因此,在1997~2008年现实医疗实践注册的这些患者中,单用阿司匹林的患者具有更高的血栓栓塞风险和更高的出血风险,势必产生较高的出血并发症,因而可能抵消其临床获益,最终显示出不产生临床净获益的结果。
②该注册研究中随访12年(最长随访时间)的出血风险经Cox回归分析显示,尽管单用阿司匹林与不治疗相比出血风险增加,但单用VKA与不治疗或单用阿司匹林相比,均增加出血事件风险;因此阿司匹林在出血风险较高的人群中长期应用的出血并发症低于VKA在出血风险较低的人群中长期应用的出血并发症。
③这一丹麦注册研究对使用VKA的抗凝强度和阿司匹林的剂量均未做交待,而抗凝强度和阿司匹林剂量与出血并发症密切相关。
综上所述,丹麦注册研究存在研究对象基线特征差异明显与相关数据缺失等不足,因此不能有效评估VKA和阿司匹林的临床净获益;且该研究是对非瓣膜病AF抗栓治疗的回顾性研究,反映了既往真实的医疗实践,其倾向于在年龄较大和出血风险更高(往往也有更高的栓塞风险)的人群中使用阿司匹林的人群背景与指南建议有很大差距。
因此,这种“不良”的医疗实践只能反映以往的医疗状况,并不能以此推断理想的阿司匹林治疗方案可能取得的临床净获益。
RCT证据尚需加强
2007年,Hart等对7项非瓣膜病AF(NVAF)抗栓RCT行荟萃分析显示阿司匹林(每日50~1300 mg)降低卒中相对危险19%(95% CI: -1%~35%),其中,在一级预防和二级预防试验中,每年绝对危险分别降低0.8%(NNT=125)和2.5%(NNT=40)。对数据完整的4项RCT进一步荟萃分析显示,阿司匹林降低非致死性卒中相对危险13%(95% CI: -18%~36%),降低非致残性卒中相对危险29%(95% CI: -6%~53%),降低缺血性卒中相对危险21%(95% CI: -1%~38%)。上述组间比较均未见统计学显著性差异。阿司匹林所致的颅内出血风险仅为调整剂量华法林的1/2。
在特定人群中,日本非瓣膜病AF卒中试验(2006年)随机入组了“孤立性”AF患者(平均年龄65.5岁),阿司匹林组(每日150~200 mg)的主要结局(3.1%)差于对照组(2.4%),并导致大出血风险不显著的增加(1.6% vs. 0.4%)。WASPO 入组80岁以上患者中,阿司匹林(300 mg/d)与华法林(INR 2.0~3.0)相比,随访1年后的不良事件(包括严重的出血)显著增多(33% vs. 6%,P=0.002)。
BAFTA研究同样入组年龄大于75岁的老年非瓣膜病AF患者,对致死性和致残性卒中(缺血性或出血性)或有临床意义的动脉栓塞的年化风险,华法林组(INR 2.0~3.0;1.8%)优于阿司匹林组(每日75 mg;3.8%)(HR 0.48;95%CI: 0.28~0.80,P=0.003);而大出血发生率无显著差异(1.9% vs. 2.2%)。 上述特定人群产生的证据似乎不足以成为阿司匹林无益的普遍证据。
证据的适用条件需要重新审视
对以往非瓣膜病AF抗栓治疗的主要临床试验进行荟萃分析显示,阿司匹林降低所有卒中(无论缺血性和出血性)的相对风险19%:降低缺血性卒中相对风险21%,而颅内出血风险仅为调整剂量华法林的1/2。这些结果提示阿司匹林预防非瓣膜病AF卒中的获益大于风险,具有临床净获益(丹麦注册研究存在明显的选择偏倚,并缺乏剂量控制数据)。同时,需要注意如下问题:
①以往随机试验使用阿司匹林的剂量从每日50~1300 mg不等,剂量较大的试验往往有更高的出血风险,因此每日75~100 mg剂量可能是更合理的方案;
②VKA预防非瓣膜病AF卒中的作用强于阿司匹林,而阿司匹林适用于血栓栓塞风险低-中度危险(CHA2DS2-VASc评分0~1)患者,同时需要评估其出血风险;
③阿司匹林与安慰剂相比降低卒中风险的幅度与阿司匹林用于血管性疾病时相当,提示阿司匹林降低卒中风险的效果可能源于其对血管疾病的影响,因此,血管闭塞事件风险高的非瓣膜病AF卒中低-中危患者更适合使用阿司匹林;
④鉴于一些患者不能监测PT-INR,以及阿司匹林的相对安全性和极低的费用,可以预见,在之后一段时间内,阿司匹林仍然是预防非瓣膜病AF卒中的重要药物。
胡大一 孙艺红 北京大学人民医院
心房颤动(AF)是最常见的慢性心律失常,其与血栓栓塞并发症的关系非常明确,血栓栓塞也是AF患者致死和致残的主要原因。选择恰当的抗栓药物是AF治疗的最重要措施。多项大规模临床研究均证实了抗栓治疗能够有效减少血栓栓塞事件(尤其是卒中)的发生。
AF患者发生缺血性卒中的风险水平与其基线特征密切相关,基于基线特征的危险分层是正确制订抗凝治疗策略的基础。目前CHADS2评分系统是临床应用最为广泛的评估工具。随着CHADS2评分的增高,AF患者未来发生缺血性卒中的风险逐渐增高。根据国内外指南建议,若无禁忌证,所有CHADS2评分≥2分的AF患者均应进行长期口服抗凝药治疗。但是,每例AF患者抗栓策略的选择往往需要个体化的决策。
AF血栓形成的病理生理机制
AF并发血栓栓塞的病理生理机制较为复杂,包括:心房和心耳结构和功能异常导致血流瘀滞;心内膜内皮功能受损和易栓状态,如vWf、组织因子、D-二聚体、前凝血酶1、2以及凝血酶-抗凝血酶复合物水平的明显升高和纤溶活性的下降。此外,研究发现血小板微颗粒和可溶性P选择素水平升高,提示血小板也参与AF的血栓形成,血小板功能的变化可能与AF患者合并的基础血管疾病有关,目前尚未确定血小板功能与血栓风险的关系。AF患者心房内血栓和栓塞栓子的病理学研究证实,心房内血栓的主要成分是纤维蛋白,远远多于血小板成分;而栓塞栓子的血小板成分明显增多,但仍然以纤维蛋白为主。上述研究均支持AF血栓防治抗凝治疗的重要性。
抗栓治疗预防AF卒中的证据
华法林与安慰剂比较 高质量的RCT目前有6项,其中5项为一级预防研究,1项为二级预防研究,结果显示,华法林降低卒中风险约2/3,降低死亡风险约1/4。
阿司匹林与安慰剂比较 相关RCT为7项,阿司匹林剂量范围为每日50~325 mg。其中,5项研究为安慰剂对照研究,荟萃分析结果显示阿司匹林使卒中危险降低22%(95%CI: 2%~39%),一级预防患者绝对危险下降1.9%,二级预防患者绝对危险下降2.5%;若将另外2项阿司匹林与无治疗比较的研究纳入荟萃分析后,则绝对危险下降仅为19%(95%CI: -1%~35%),未显示显著的统计学意义。荟萃分析并未报告致死性出血的发生率,不足以评价阿司匹林对死亡率的影响。但心血管疾病的一级和二级预防研究提示,阿司匹林可增加出血风险50%。
阿司匹林与华法林比较 相关RCT为12项,其中,直接比较华法林与阿司匹林(每日75~325 mg)者8项,结果显示,华法林降低卒中相对危险38%(95%CI: 18%~52%),一级预防患者绝对风险降低0.7%,而二级预防患者下降7%。可见,华法林对AF卒中的二级预防人群远远优于阿司匹林,但同时使严重出血风险增加了50%,非直接比较也显示,华法林的出血风险较阿司匹林增加2.5倍。因此,对于无禁忌证AF患者(尤其是卒中高危患者),华法林优于阿司匹林。
个体化与中国的现实国情同样是必须遵循的循证依据
抗栓治疗的个体化选择 抗栓药物的决策取决于很多因素,最重要的是出血风险。最佳的预防策略应该基于卒中风险与出血风险的平衡。抗凝治疗前以及治疗过程中应加强患者出血风险的评估。目前,HAS-BLED评分系统是公认的最为简便可靠的方案,0~2分属于低出血风险,≥3分提示高出血风险。需要指出的是,出血风险增高者发生血栓栓塞事件的风险往往也增高,其接受抗凝治疗的净获益可能更大,因而不应将HAS-BLED评分增高视为抗凝治疗的禁忌证。若患者具备抗凝治疗适应证(CHADS2评分≥2分),但HAS-BLED评分增高时,需进行更为审慎的获益风险评估,以制订适宜的抗凝治疗方案。
抗凝治疗的现实挑战 中国AF患者华法林抗凝治疗比例仅为2%~10%,而欧洲需要抗凝的患者服用华法林亦仅为67%。在临床实践中,很多高危患者并未接受抗凝治疗。丹麦注册研究中也发现了类似现象,服用华法林的患者中CHADS2评分≤1分者超过半数,而占绝对多数的CHADS2评分≥2分者中半数在服用阿司匹林。服用华法林的患者中HAS-BLED评分≤1分者占近半数,而≥3分患者仅占18.5%,绝大多数HAS-BLED评分≥3分的患者在服用阿司匹林。因此,该项注册研究不能作为比较华法林与阿司匹林疗效和安全性的依据。
由于华法林的局限性导致很多患者因各种原因不能安全使用华法林,例如很多患者不能监测INR或存在出血性疾病等。这些患者可能不得不考虑选择其他治疗方法。根据我国具体情况,我们建议对于CHADS2评分为1分且不适于或不接受抗凝药物治疗的AF患者选用阿司匹林(每日75~100 mg)治疗。
改善和提高中国AF患者的抗凝治疗水平 华法林是AF患者预防卒中最有效的治疗。目前中国的现状是很多患者没有依据CHADS2评分选择抗凝治疗,接受抗凝治疗的患者也没有规范监测INR。欧美国家的经验表明,建立AF专科门诊或抗凝治疗门诊是提高AF患者抗凝治疗覆盖率、预防血栓栓塞并发症的有效措施。对患者的系统管理,包括INR即时检测技术的使用等可大大简化了抗凝治疗的检测流程,提高患者的依从性。
新型抗凝药物可特异性阻断凝血瀑布中某一关键性的环节,在保证抗凝疗效的同时显著降低严重出血性并发症风险。目前正在研发或已经上市的新型抗凝药物主要包括直接凝血酶抑制剂达比加群酯以及直接Xa因子抑制剂利伐沙班与阿哌沙班。近年来先后结束的数项临床试验对上述3种新药与华法林的疗效和安全性进行了比较,这些药物的特点是无需常规监测凝血功能,与药物和食物的相互作用较少。新型口服抗凝药物预防AF患者卒中事件的疗效不劣于或优于华法林,而发生严重出血性并发症(特别是颅内出血)的风险低于华法林,为AF患者血栓栓塞并发症的预防提供了新选择。
作者:刘卓
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言







#卒中预防#
50
#房颤患者#
46