Nature子刊:全球超80万人死于肝癌!咖啡、阿司匹林、他汀、二甲双胍或可预防
2023-11-05 医学新视点 医学新视点
本文针对肝细胞癌流行病学变化全球趋势,阐述了肝细胞癌的筛查、预防和治疗策略,以期为临床肝细胞癌患者或高危人群的系统性管理带来新的洞见。
▎药明康德内容团队编辑
肝癌是全球第六大常见癌症以及第三大癌症相关死因,2020年全球约有超90万新发病例和超83万死亡病例。肝癌中80%以上为肝细胞癌,在过去的十多年里,肝细胞癌在全球多个国家发病率均呈下降趋势,但也有少部分国家不降反增。新的流行病学数据显示,肝细胞癌风险因素已经从病毒相关性肝炎转变为非病毒性肝炎,这对肝细胞癌的预防策略和治疗方案均产生了影响。此外,肝细胞癌的治疗策略也迎来了长足的发展,未来10多年,我们或将看到基于新靶点的新疗法带来的临床进展。
在上述背景下,Nature Reviews Clinical Oncology发表一项综述,针对肝细胞癌流行病学变化全球趋势,阐述了肝细胞癌的筛查、预防和治疗策略,以期为临床肝细胞癌患者或高危人群的系统性管理带来新的洞见。

截图来源:Nature Reviews Clinical Oncology
肝细胞癌流行病学因素
自2000年以来,全球肝细胞癌的发病率整体呈下降趋势,尤其是2001年~2004年期间发病率变化尤为显著,而后逐步趋于平稳态势。根据全球疾病负担研究的数据,全球男性肝细胞癌年龄标化发病率从2010年的9.54/10万人略增加到2019年的9.71/10万人,而女性的年龄标化发病率恰好抵消了这一增幅,从2010年的3.76/10万人略降低至2019年的3.63/10万人。全球肝细胞癌的死亡率与发病率呈现出相似的趋势。
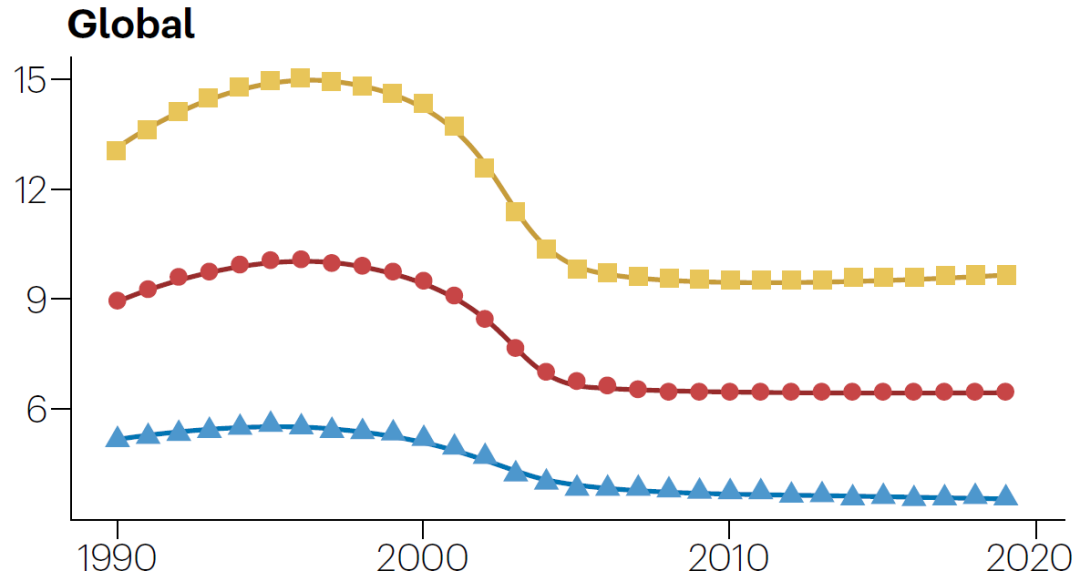
▲全球肝细胞癌发病率趋势(截图来源:参考文献[1])
(黄色方块指代男性,蓝色三角指代女性;红色圆圈指代男性和女性)
大多数肝细胞癌患者都有明确的病因或高危风险因素。全球疾病负担研究数据表明,2019年被诊断为肝细胞癌的患者病因依次为乙肝病毒感染(41.0%)、丙肝病毒感染(28.5%)、酒精性肝病(18.4%)、代谢功能障碍相关的脂肪性肝病(6.8%)、其他不太常见的危险因素(5.3%)。据预测,2020年至2040年间全球肝细胞癌新发病例数约增加55%,到2040年预计可诊断出140万肝细胞癌,且约有130人将死于肝细胞癌。
肝细胞癌的一级预防措施
正如肝细胞癌流行病学趋势所示,预防原发性肝细胞癌最为有效的方式仍然是接种乙肝疫苗,以及乙肝病毒和丙肝病毒感染后接受抗病毒治疗。一项来自中国的随机试验结果显示,新生儿接种乙肝疫苗后,肝细胞癌的发病率有所降低。相关研究显示,在慢性乙肝病毒感染的患者中,使用恩替卡韦或替诺福韦进行抗病毒治疗与肝细胞癌风险显著下降有关,且两种治疗方式治疗效果之间无显著差异。类似地,研究人员在丙肝病毒感染患者中也观察到相同情况,患者在接受抗病毒治疗后,持续的病毒学应答与肝细胞癌风险显著降低相关。全球多个国家和地区病毒相关肝细胞癌发病率都呈现持续下降的趋势,部分国家(如埃及)的目标是在2030年消除丙肝,在不远的将来这一目标或有望在更多国家得以实现。
肝细胞癌的一级预防未被满足的需求
1) 继续推进乙肝疫苗接种计划
2) 广泛筛查和治疗丙肝病毒感染,终极目标是消除丙肝
3) 当乙肝病毒感染者罹患肝细胞癌风险增加时,及时进行抗病毒治疗
4) 持续研发丙肝疫苗以及抑制或治愈乙肝病毒感染的方案
5) 预防非病毒性肝病,评估现有治疗药物的疗效,研发新药
诸如戒酒、吸烟、肥胖和血糖控制不佳等因素均与肝细胞癌发病风险增加相关,控制这些因素或有助于降低患癌风险。例如,来自肝癌汇集项目的数据显示,相比于不吸烟的人群,吸烟人群罹患肝细胞癌风险增加了86%(HR=1.86,95%CI=1.57~2.20);相比于不饮酒人群,每天饮酒7次及以上人群罹患肝细胞癌风险增加了87%(HR=1.87,95%CI=1.41~2.47)。因此,尽管缺乏Ⅰ类证据,但考虑到戒酒、戒烟、控制血糖、增加体力活动、减轻体重与健康益处显著相关,相关肝细胞癌预防指南仍推荐以上措施作为预防策略。
此外,有几项研究显示,咖啡、阿司匹林、他汀类药物和二甲双胍的使用均与肝细胞癌风险降低有关,不过这些研究均为观察性研究,这种关联是否存在因果关系并不明确,且这些药物可能存在的药物毒性问题不容忽视,如阿司匹林可能引起胃肠道出血,因此,目前并不建议单独用于预防肝细胞癌,但某些慢性肝病患者具备使用适应证,或可考虑使用。现下正在进行的前瞻性试验预计将帮助我们进一步了解这些药物对肝硬化患者的潜在效用。
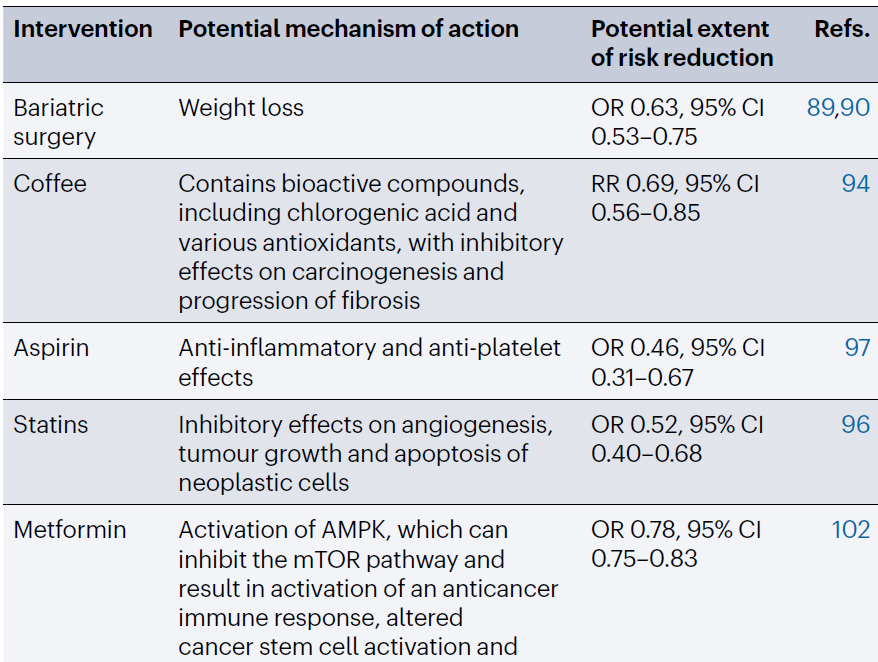
▲降低非病毒性肝病患者罹患肝细胞癌的一级预防新兴措施(截图来源:参考文献[1])
(从上至下依次为减重手术、咖啡、阿司匹林、他汀类药物、二甲双胍)
肝细胞癌监测的有效性和价值
美国肝病研究协会(AASLD)、欧洲肝脏研究协会(EASL)和亚太肝脏研究协会(APASL)发布的指南建议:肝细胞癌高风险人群应每半年进行一次基于超声检查的监测。目前,支持肝细胞癌监测的最高等级证据来自于一项中国随机对照研究,研究涉及慢性乙肝感染或慢性肝炎病史患者,研究发现这些患者每半年做一次甲胎蛋白(AFP)和超声检查与提高肝细胞癌早期检出率、肿瘤切除率,降低肝细胞癌死亡率相关。不过,鉴于肝硬化、肥胖和肝脂肪变性的肝结节化可能影响超声发现肝细胞癌小结节的灵敏度,因此目前的监测方式和频率能否推广到肝硬化患者队列,特别是非病毒病因的肝硬化患者队列仍不明确。
肝细胞癌监测未被满足的需求
1) 准确的风险分层工具,以区分高风险人群和低风险人群
2) 高灵敏度筛查工具,可在早期筛查肝细胞癌
3) 筛查工具应具有足够特异性,以降低假阳性或不确定结果引起的不必要影响
4) 充分了解肝细胞癌生物学变化,尽可能避免过度诊疗
整体而言,肝细胞癌监测的临床价值取决于如何评估患者获益与潜在不良影响之间的平衡,但就目前的研究证据来看,对于慢性乙肝病毒感染和任何病因引起的肝硬化患者而言,监测肝细胞癌的益处超过了可能的潜在危害。
肝细胞癌的治疗
过去的20年里,肝细胞癌的治疗策略有了长足的发展,其中巴塞罗那临床肝癌分期系统(BCLC)和治疗指导策略得到了广泛认同。不过,针对患者采取个体化的治疗策略依然建议由多学科团队进行评估,多学科团队通常纳入介入科医生、放射科医生、肝脏外科医生、护士等成员。
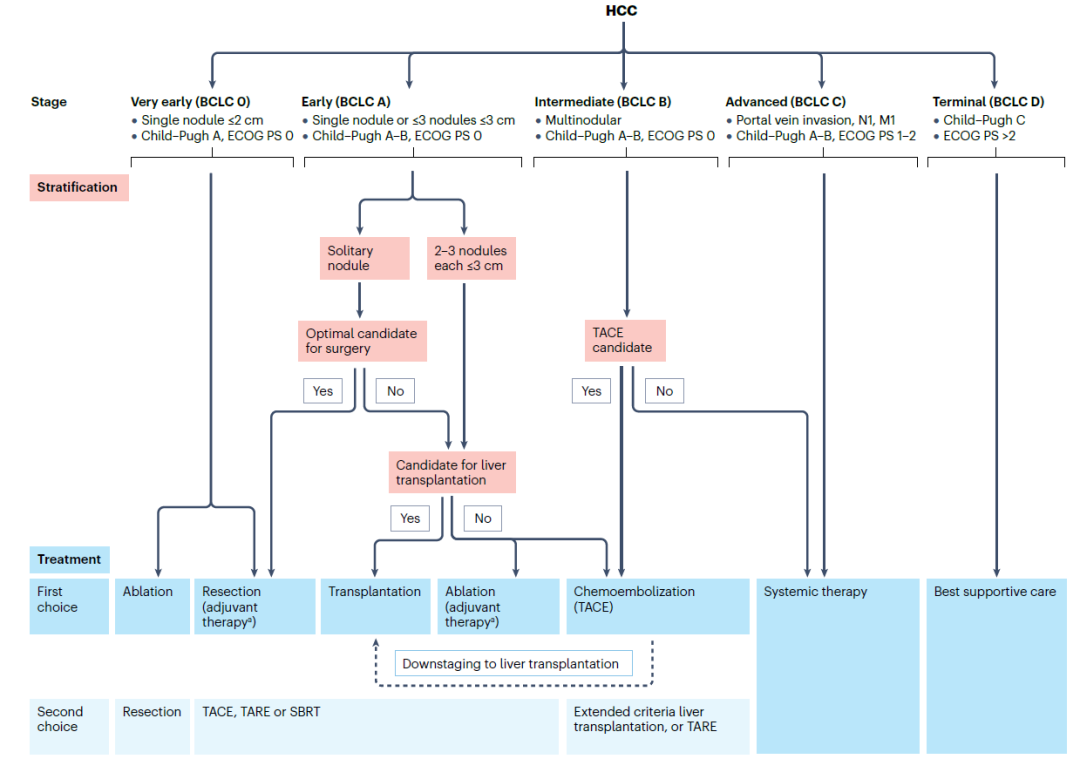
▲巴塞罗那临床肝癌临床分期和治疗路线图(截图来源:参考文献[1])
早期肝癌——手术治疗
手术治疗是早期肝细胞癌的首选治疗方式(BCLC 0或A),这里的治疗方式包含肝切除和肝移植,被认为是肝细胞癌的“治愈性”策略,在部分目标人群中,其中位总生存期(OS)可分别>5年和>10年。
对于无肝硬化的肝细胞癌患者首选治疗方式为肝切除,但需要关注术后肝功能失代偿问题。对于有肝硬化的肝细胞癌患者,仅有满足单个肿瘤和肝功能良好(即肝硬化Child-Pugh A级且无门静脉高压)的患者肝切除后可获得良好临床结局。不过,虽然肝切除多可完整切除肿瘤,但仍有部分患者会复发,5年累积复发率为50%~70%。
肝功能储备良好的患者首选肝切除术,肝功能失代偿的早期肝细胞癌患者则首选肝移植,有望同时治愈肝硬化和肝细胞癌。肝移植适应证国际上主要采用米兰(Milan)标准,通常符合米兰标准的患者采用肝移植均可获得良好的效果。鉴于此,人们开始关注能否将扩大肝移植受益群体,如部分肿瘤负荷超出肝移植适应证标准的肝癌患者,可通过降期治疗将肿瘤负荷缩小而符合适应证范围,但由于供体不足、等待时间漫长等原因,肝移植适用性仍有所受限。
早期肝癌——局部消融
尽管手术治疗被认为是肝癌根治性治疗的首选方式,但由于大多数患者合并有不同程度的肝硬化,仍有部分患者无法耐受手术,局部消融对肝功能小,创伤小,可使部分早期肝癌患者从中获得与手术治疗类似的疗效。
局部消融主要包含射频消融(RFA)、微波消融(MWA)、不可逆电穿孔(IRE)、冷冻消融(CRA)等方式,主要适用于直径<2 cm的单个早期肝细胞癌(BCLC 0),约95%~100%的患者可以实现完全缓解。微波消融因其便捷性而在临床广泛使用,但并无高级别证据显示微波消融效果优于其他消融技术。局部消融也可以作为手术治疗的替代方案,特别是肿瘤直径<3 cm的患者。
中期肝癌——经动脉化疗栓塞和经动脉放射栓塞
经动脉化疗栓塞(TACE)是肝细胞癌常用的非手术疗法。根据两项随机对照试验和荟萃分析阳性结果,经动脉化疗栓塞已被确认为中期肝细胞癌(BCLC B)的标注治疗方式。在部分目标患者中,经动脉化疗栓塞的预期中位总生存期约为30个月,不过考虑到肝细胞和手术类型的异质性,随机对照试验中的中位总生存期多为19~37个月,治疗相关死亡率为0.5%。
经动脉放射栓塞(TARE)是将放射性微球灌注到肿瘤供血血管,微球因无法通过毛细血管网而聚集,利用核素衰变释放的射线产生电离辐射,从而达到杀伤肿瘤的目的。美国肝病研究协会推荐经动脉放射栓塞作为经动脉化疗栓塞的替代方案,用于中期肝细胞癌患者的治疗,但证据等级较低。
决定哪些患者不适合局部治疗或何时从局部治疗过渡到系统全身治疗是很重要的。既往数据表明,肿瘤负荷较大的患者对局部治疗反应较低,肝功能失代偿风险较高,这些患者接受系统全身治疗可能是更好的选择。通常,至少进行两次经动脉化疗栓塞后中位总生存期不理想,可视为开始系统全身治疗的指征。
晚期肝癌——系统治疗
系统治疗深刻地改变了肝细胞癌的治疗前景,约50%~60%的肝细胞癌患者会接受系统治疗,其中一半是初诊即为晚期,另外一半是疾病早期进展而来。
2007年,美国FDA基于SHARP 3期试验结果,批准索拉非尼单药治疗肝细胞癌;大约10年后,REFLECT试验证实,仑伐替尼非劣效于索拉非尼。2020年,基于免疫检查点抑制剂(ICI)的联合治疗方案开启了肝细胞癌系统治疗的新时代。IMbrave 150 3期试验中,相比于索拉非尼,阿替利珠单抗联合贝伐珠单抗的治疗策略将患者中位生存期提高了近6个月,客观缓解率(ORR)和无进展生存期(PFS)均显著提高,从而奠定了新的标准一线治疗方案。随后,HIMALAYA试验3期结果显示,相比于索拉非尼,度伐利尤单抗+ tremelimumab作为一线治疗方案,显著改善了患者中位生存期,提高了客观缓解率,但未观察到无进展生存期有所提高。此外,免疫检查点抑制剂单药治疗(包括替雷利珠单抗和度伐利尤单抗)也被证明非劣效于索拉非尼。
对于需要使用免疫检查点抑制剂治疗的晚期肝细胞癌,一线治疗推荐方案为阿替利珠单抗联合贝伐珠单抗。若患者存在胃食管和/或胃肠道出血高风险或其他贝伐珠单抗禁忌证,度伐利尤单抗+tremelimumab可能是更合适的选择。对于存在使用免疫检查点抑制剂禁忌证的患者,如患有自身免疫性疾病或肝移植后接受免疫抑制剂治疗的患者,推荐一线治疗选择仑伐替尼或索拉非尼。
关于二线治疗,专家共识建议既往接受阿替利珠单抗联合贝伐珠单抗的患者,可考虑使用多激酶抑制剂,美国肝病研究协会、欧洲肝脏研究协会和美国临床肿瘤学会(ASCO)指南建议索拉非尼或仑伐替尼是首选。既往接受索拉非尼或仑伐替尼治疗的患者可接受的二线治疗,包括瑞戈非尼、卡博替尼或雷莫西尤。

▲肝细胞癌的系统全身治疗(截图来源:参考文献[1])
肝细胞癌治疗未被满足的需求
1) 改善或保留肝功能,增加手术切除的机会
2) 提高对肝细胞癌的生物学理解,以确定可以安全接受肝移植且复发风险较低的患者
3) 有利于指导治疗决策的生物标志物
4) 有效的联合治疗可改善接受局部治疗的中期肝细胞癌患者无进展生存期和总生存期
5) 晚期肝细胞癌患者通过系统治疗可获得长期生存
6) 经临床试验验证可用于替代中位生存期的关键指标
7) 肝功能严重失代偿患者系统治疗,需要有更可靠的数据验证和临床建议
小结
随着对肝细胞癌的预防、筛查和治疗策略的不断进步和完善,我们或将迎来肝细胞癌死亡率逐步下降的新时代。
参考资料
[1] Singal, A.G., Kanwal, F. & Llovet, J.M. Global trends in hepatocellular carcinoma epidemiology: implications for screening, prevention and therapy.Nat Rev Clin Oncol (2023). https://doi.org/10.1038/s41571-023-00825-3
作者:医学新视点
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








有几项研究显示,#咖啡#、#阿司匹林#、#他汀类药物#和#二甲双胍#的使用均与#肝细胞癌#风险降低有关。对于需要使用#免疫检查点抑制剂#治疗的#晚期肝细胞癌#,一线治疗推荐方案为#阿替利珠单抗#联合#贝伐单抗#。若患者存在胃食管和/或胃肠道出血高风险或其他贝伐珠单抗禁忌证,#度伐利尤单抗#+#tremelimumab#可能是更合适的选择。对于存在使用免疫检查点抑制剂禁忌证的患者,如患有自身免疫性疾病或肝移植后接受免疫抑制剂治疗的患者,推荐一线治疗选择#仑伐替尼#或#索拉非尼#
111
2019年被诊断为#肝细胞癌#的患者病因依次为#乙肝病毒#感染(41.0%)、#丙肝病毒#感染(28.5%)、#酒精性肝病#(18.4%)、#代谢相关脂肪性肝病#(6.8%)、其他不太常见的危险因素(5.3%)。据预测,2020年至2040年间全球肝细胞癌新发病例数约增加55%,到2040年预计可诊断出140万肝细胞癌,且约有130人将死于肝细胞癌。 一线治疗推荐方案为#阿替利珠单抗#联合#贝伐珠单抗#。若患者存在胃食管和/或胃肠道出血高风险或其他贝伐珠单抗禁忌证,#度伐利尤单抗#+#tremelimumab#可能是更合适的选择。对于存在使用免疫检查点抑制剂禁忌证的患者,如患有自身免疫性疾病或肝移植后接受免疫抑制剂治疗的患者,推荐一线治疗选择#仑伐替尼#或#索拉非尼#。
145