弥漫性大B细胞淋巴瘤(DLBCL)
弥漫性大B细胞淋巴瘤(DLBCL)是所有非霍奇金淋巴瘤(NHL)中最常见的类型,在西方国家约占成人NHL的30%,在中国约占成人NHL的40%,中位发病年龄为50~70岁,男性略高于女性。
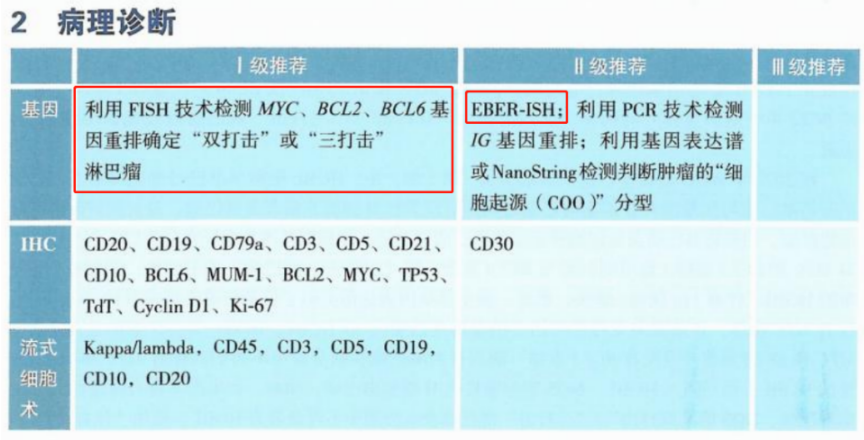
2023CSCO淋巴瘤诊疗指南Ⅰ级推荐,初治和复发的弥漫性大B细胞淋巴瘤(DLBCL)均推荐FISH技术检测MYC、BCL2和BCL6重排。高级别B细胞淋巴瘤伴MYC、BCL2和/或BCL6重排,预后不良。另外还推荐进行EBER-ISH检测。

5%~15%的DLBCL具有MYC重排,可与BCL2重排同时发生,也可与BCL6重排同时发生,称作“双打击”或“三打击”淋巴瘤,WHO分类中被单独列为“高级别B细胞淋巴瘤伴MYC、BCL2和/或BCL6重排”,预后不良,目前尚无有效的治疗措施。30%~35% DLBCL 表达MYC蛋白,20%-35%同时表达BCL2,但多数不携带MYC/BCL2基因异常,称“双表达淋巴瘤”,提示预后不良。

高级别B细胞淋巴瘤(HGBL)
在2022年WHO造血淋巴组织肿瘤分类(第5版)中,高级别B细胞淋巴瘤(HGBL)限指呈淋巴母细胞样形态或介于伯基特淋巴瘤与弥漫性大B细胞淋巴瘤之间的高侵袭性B细胞非霍奇金淋巴瘤,且必须排除淋巴母细胞肿瘤、伯基特淋巴瘤及母细胞样套细胞淋巴瘤,并进一步根据其遗传学异常分为以下三类:1、伴有MYC和BCL2重排(也可同时伴有 BCL6重排即“三打击”淋巴瘤)的HGBL;2、伴有11q异常的HGBL(伴有11q获得/缺失,形态、表型及基因表达谱类似于伯基特淋巴瘤或其他HGBL,但没有MYC重排,且基因突变特征不同于伯基特淋巴瘤);3、HGBL,NOS。
2023CSCO淋巴瘤诊疗指南针对高级别B细胞淋巴瘤Ⅰ级推荐基于FISH平台检测MYC、BCL2和BCL6重排,Ⅱ级推荐EBER-ISH检测。FISH检测为HGBL诊断金标准,对于形态疑似HGBL(介于DLBCL和伯基特淋巴瘤之间或母细胞样)的病例,FISH为必需检测。

原发性纵膈(胸腺)大B细胞淋巴瘤(PMBCL)
原发性纵膈(胸腺)大B细胞淋巴瘤(PMBCL)是弥漫性大B细胞淋巴瘤(DLBCL)的特殊亚型之一,约占DLBCL的10%。2023CSCO淋巴瘤诊疗指南Ⅱ级推荐EBER-ISH、PD-L1/2及JAK/STAT基因异常检测。


原发睾丸弥漫性大B细胞淋巴瘤(PTDLBCL)
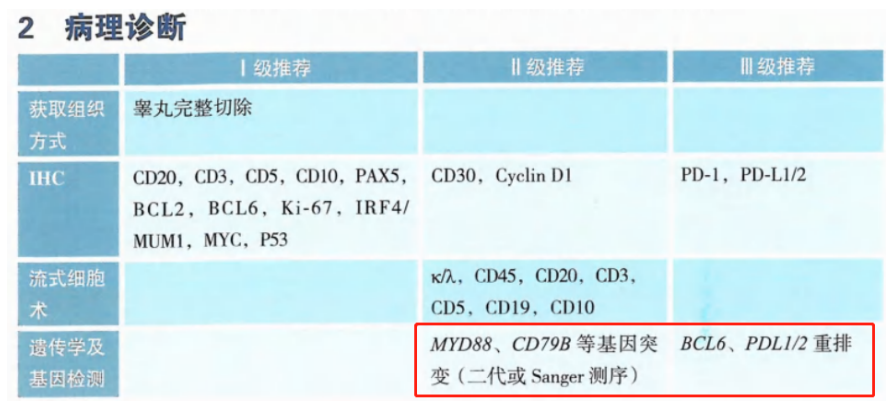
2023CSCO淋巴瘤诊疗指南指出,原发睾丸弥漫性大B细胞淋巴瘤(PTDLBCL)在初诊时Ⅰ级推荐使用NGS技术检测MYD88和CD79B突变。另外鉴于BCL6、PDL1/2重排对CNS(中枢神经系统)复发的预测价值,将其作为Ⅲ级推荐。

原发中枢神经系统淋巴瘤(PCNSL)
原发中枢神经系统淋巴瘤(PCNSL)是少见部位的非霍奇金淋巴瘤,好发于老年人,95%以上患者的病理类型为弥漫性大B细胞淋巴瘤。主要临床表现为颅内占位,引起头痛、运动障碍、神志异常等症状,少部分患者表现为脊髓及神经根病变。对于仅累及视网膜、玻璃体等眼部结构的类型,称为原发眼内淋巴瘤,也属于PCNSL。
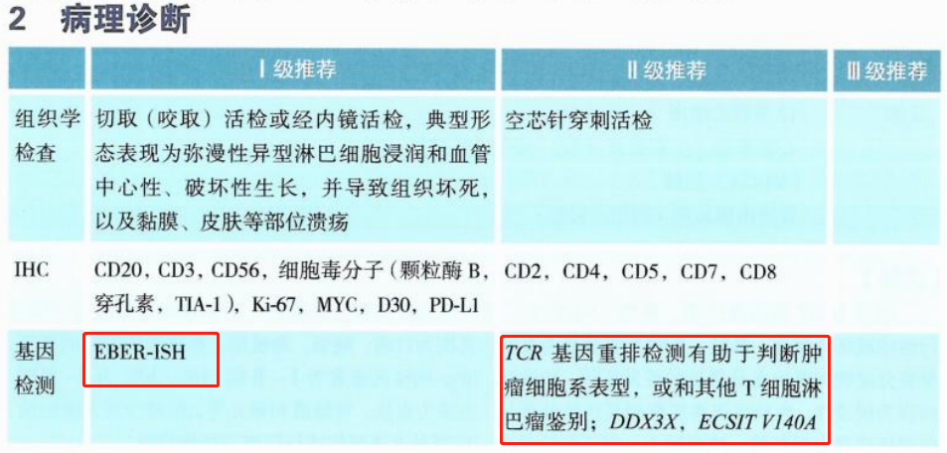
2023CSCO淋巴瘤诊疗指南针对原发中枢神经系统淋巴瘤,Ⅰ级推荐EBER-ISH检测,Ⅱ级推荐IG基因和/或TCR基因重排检测,Ⅲ级推荐采用NGS检测MYD88、CD79B、CDKN2A、PIM1等基因突变,MYC、BCL2及BCL6重排。

滤泡性淋巴瘤(FL)
滤泡性淋巴瘤(FL)是起源于滤泡性生发中心B细胞的一种淋巴瘤,是非霍奇金淋巴瘤(NHL)中常见的类型之一,占NHL患者的8.1%~23.5%。
2023CSCO淋巴瘤诊疗指南针对滤泡性淋巴瘤(FL),Ⅱ级推荐IG基因重排、t(14;18)、BCL2重排、BCL6重排和IRF4/MUM1重排、1p36异常、MYC重排、STAT6突变。

伴有IRF4/MUMI重排的大B细胞巴瘤,好发于咽淋巴环和/或颈部淋巴结,临床多为早期,形态学类似于FL3b或DLBCL,BCL2重排阴性,局部侵袭但疗效好。
FL最常见遗传学异常为t(14;18),累及BCL2基因和IgH基因,发生率为70%~95%,可以用FISH方法检测。
如果年轻患者且为局灶性病变,并且无BCL2的表达或者无t(14;18),则有必要鉴别儿童型FL(PTFL),通常有特征性形态,Ki-67较高,几乎所有PTFL病例呈局限型,多为男性,除了手术切除外不需要治疗,如不能手术切除,则受累部位放疗(ISRT)或 R-CHOP 方案化疗。
弥漫性FL特殊亚型:常伴1p36缺失和STAT6突变,低级别,多发于腹股沟,大的局限性肿块,预后较好。

套细胞淋巴瘤(MCL)
套细胞淋巴瘤(MCL)是一种起源于成熟B细胞的非霍奇金淋巴瘤亚类,占非霍奇金淋巴瘤的6%~8%。患者以老年男性为主,常侵犯结外部位,兼具侵袭性淋巴瘤疾病进展迅速和惰性淋巴瘤不可治愈的特点。染色体t(11;14)(q13;q32)导致CCND1基因与IGH基因易位是MCL的遗传学基础,见于95%以上的MCL患者。约 5%的 MCL 患者可无t(11;14),这些患者中约 55%可伴有CCND2基因重排,主要与免疫球蛋白轻链基因发生易位。90%以上的MCL继发其他遗传学异常,包括染色体拷贝数异常和基因突变。
2023CSCO淋巴瘤诊疗指南针对套细胞淋巴瘤,Ⅱ级推荐t(11;14)和CCND1/BCL1基因重排,CCND2/CCND3基因重排,IGHV基因超突变,TP53突变。

目前MCL主要分为以下几型:1、经典型套细胞淋巴瘤,对应于生发中心前阶段的B细胞,通常不伴IGHV基因超突变,SOX11阳性。2、白血病性非淋巴结型套细胞淋巴瘤,肿瘤细胞表现为非复杂核型,伴有IGHV基因突变,不表达或低表达SOX11,无TP53基因突变或缺失。临床上常侵犯外周血、骨髓和脾,病情发展缓慢,但如果出现TP53异常,则可以进展为侵袭性较高的疾病。3、原位套细胞瘤变(ISMCN),指Cyclin D1阳性的B细胞局限于泡套区的内层,并未达到MCL的诊断标准。ISMCN 常常偶然被发现,有时与其他淋巴瘤共存,可呈播散性表现,但很少出现进展。


边缘区淋巴瘤(MZL)
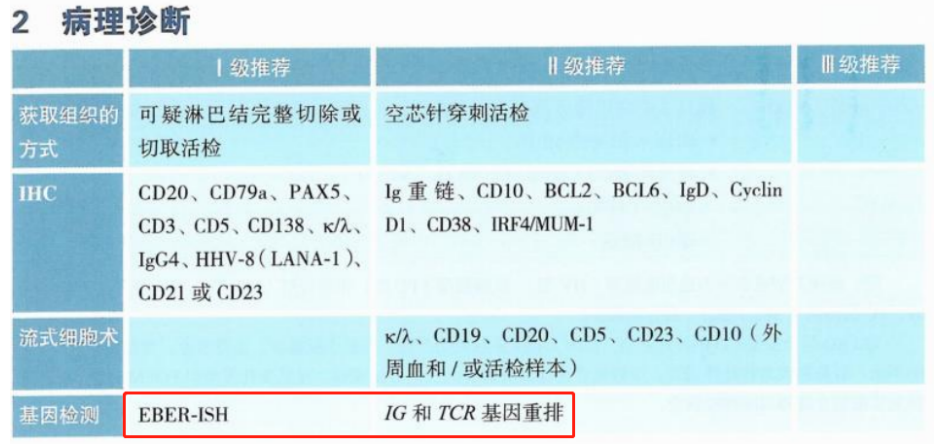
边缘区淋巴瘤(MZL)是一组B细胞淋巴瘤,起源于淋巴滤泡的边缘区,可以发生于脾、淋巴结和黏膜淋巴组织。MZL包括3种类型,分别是黏膜相关淋巴组织(MALT)结外MZL、结内MZL和脾MZL。MZL约占所有非霍奇金淋巴瘤(NHL)的10%。其中MALT型结外MZL所占比例最高,而原发胃的MZL最为常见。
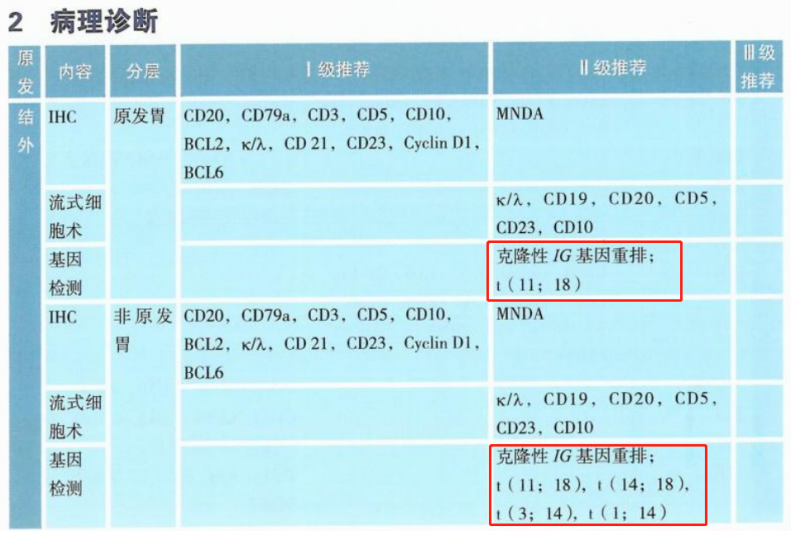
2023CSCO淋巴瘤诊疗指南针对结外MZL,若为原发胃,Ⅱ级推荐IG基因重排、t(11;18);若为非原发胃,Ⅱ级推荐IG基因重排、t(11;18)、t(14;18)、t(3;14)、t(1;14)。
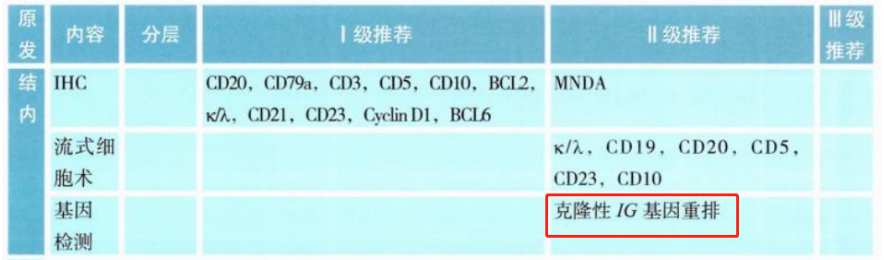
针对结内MZL,Ⅱ级推荐IG基因重排。
针对脾MZL,Ⅱ级推荐IG基因重排,Del7q、+3q等染色体变异,NOTCH2、KLF2基因突变检测。此外,还可以通过检测MYD88突变和淋巴浆细胞淋巴瘤/华氏巨球蛋白血症(LPL/WM)鉴别,以及检测BRAF突变与毛细胞白血病进行鉴别。


外周T细胞淋巴瘤(PTCL)
外周T细胞淋巴瘤(PTCL)是一组高度异质性的淋巴细胞异常恶性增殖性疾病,包括胸腺起源的成熟T细胞及NK细胞肿瘤。在我国,PTCL占淋巴瘤的21.38%,大多数具有侵袭性强、恶性程度高、预后差的特点。PTCL复发率较高,总生存(OS)时间较短,5年OS率为30%~40%。
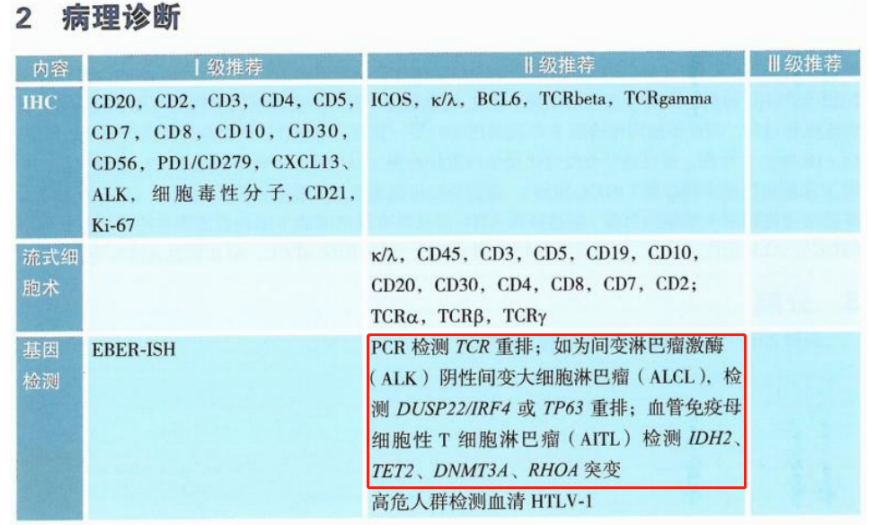
2023CSCO淋巴瘤诊疗指南针对外周T细胞淋巴瘤(PTCL),Ⅰ级推荐EBER-ISH,Ⅱ级推荐PCR检测TCR重排;如为间变淋巴瘤激酶(ALK)阴性间变大细胞淋巴瘤(ALCL),检测DUSP22/IRF4、TP63重排;血管免疫母细胞性T细胞淋巴瘤(AITL)检测IDH2、TET2、DNMT3A、RHOA突变。
结外NK/T细胞淋巴瘤,鼻型(NKTCL)
结外NK/T 细胞淋巴瘤,鼻型(NKTCL)最常见的发病部位是鼻腔。主要表现为鼻或面中线进行性的破坏性病变,鼻腔、鼻咽及颚部最为常见,其次为口咽、喉咽、扁桃体。鼻腔肿块引起的鼻塞、鼻腔分泌物和鼻出血是常见的首发症状。初诊时70%~90%的患者为Ⅰ~Ⅱ期,10%~30%为Ⅲ~Ⅳ期。病程为侵袭性,疾病可迅速扩散到其他结外部位,主要为皮肤、胃肠道和睾丸等,但很少累及淋巴结,晚期病变常出现肝脏、脾脏肿大。
2023CSCO淋巴瘤诊疗指南针对结外NK/T细胞淋巴瘤,鼻型,Ⅰ级推荐EBER-ISH,Ⅱ级推荐TCR基因重排检测有助于判断肿瘤细胞系表型,或和其他T细胞淋巴瘤鉴别,另外Ⅱ级推荐还包括DDX3X、ECSIT VI140A突变检测。DDX3X基因在NKTCL中存在高频突变,是患者预后不良的分子标志。最新研究发现在NKTCL患者中,ECSIT基因V140A突变容易诱发临床噬血细胞综合征。

伯基特淋巴瘤(BL)
伯基特淋巴瘤(BL)是高度侵袭性的非霍奇金淋巴瘤(NHL),占所有NHL的1%~3%,占儿童NHL的40%,常发生在结外部位或表现为急性白血病。BL恶性程度极高,细胞倍增周期很短,生长迅速,若不及时治疗,患者可在数个月内死亡。病变可累及全身各组织器官,中枢神经系统是BL常继发累及的部位。确诊必须依赖活检病理、临床特点、细胞形态学、免疫表型和遗传学改变综合判断。
2023CSCO淋巴瘤诊疗指南针对伯基特淋巴瘤,Ⅰ级推荐检测t(8;14)(q24;q32)、MYC基因重排,Ⅱ级推荐BCL2、BCL6基因重排检测、EBER-ISH、11q异常检测。

慢性淋巴细胞性白血病(CLL)
慢性淋巴细胞性白血病(CLL)是主要发生在中老年人群的一种成熟B淋巴细胞克隆增殖性肿瘤,以淋巴细胞在外周血、骨髓、脾脏和淋巴结聚集为特征。WHO对造血系统肿瘤的分类中,将CLL定义为白血病样的淋巴细胞肿瘤,其白血病表现是唯一与小淋巴细胞淋巴瘤(SLL)的不同之处。
2023CSCO淋巴瘤诊疗指南针对慢性淋巴细胞性白血病指出,分子生物学标志物的检测可提供患者预后相关的信息:如IGHV野生型、TP53基因缺失或突变均提示预后不良。CLL患者需进行FISH检测 del(13q)、+12、del(11q)、del(17p),以及检测TP53、IGHV突变状态以帮助判断预后和指导治疗,条件允许时可进行NOTCH1、SF3B1、BIRC3等基因突变检测。

Castleman病
2023CSCO淋巴瘤诊疗指南Ⅰ级推荐检测EBER-ISH,Ⅱ级推荐IG和TCR基因重排检测。
原发性皮肤淋巴瘤
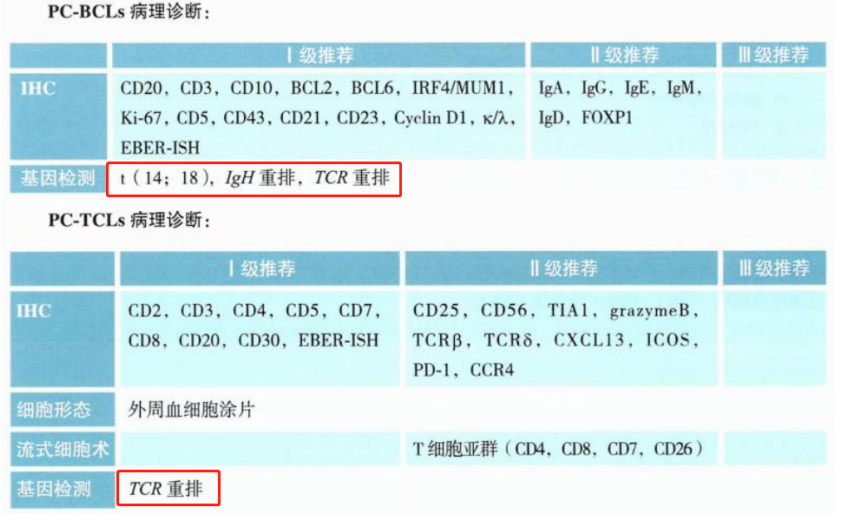
原发性皮肤淋巴瘤指确诊时病变仅累及皮肤的非霍奇金淋巴瘤,主要包括原发性皮肤T细胞淋巴瘤(PC-TCL)和原发性皮肤B细胞淋巴瘤(PC-BCL)。PC-TCL为主,占75%~80%。临床最常见蕈样肉芽肿(MF)和Sézary综合征(SS)。
2023CSCO淋巴瘤诊疗指南针对PC-BCL,Ⅰ级推荐t(14;18)、IgH重排、TCR重排检测;针对PC-TCL,Ⅰ级推荐TCR重排检测。
针对淋巴瘤,我司有基于NGS平台的淋巴瘤211基因突变检测和淋巴瘤155基因融合检测项目,以及基于FISH平台的多个单项检测项目,供患者根据临床需求自由选择,辅助诊断及鉴别诊断、预后分层和用药指导等。
基于NGS平台的淋巴瘤检测项目

基于FISH平台的淋巴瘤检测项目


注:* 由于DUSP22与IRF4两个基因挨的很近,我司的IRF4断裂探针可用来检测DUSP22异常。

作者:苏州绘真医学
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








