2022年11月17日,美国FDA批准Tzield(teplizumab)注射液上市,用于2期1型糖尿病成人患者和8岁及以上儿童患者的1型糖尿病(T1DM)延缓治疗。但该药在我国还未上市,我国儿童T1DM患者还是以胰岛素治疗为主。
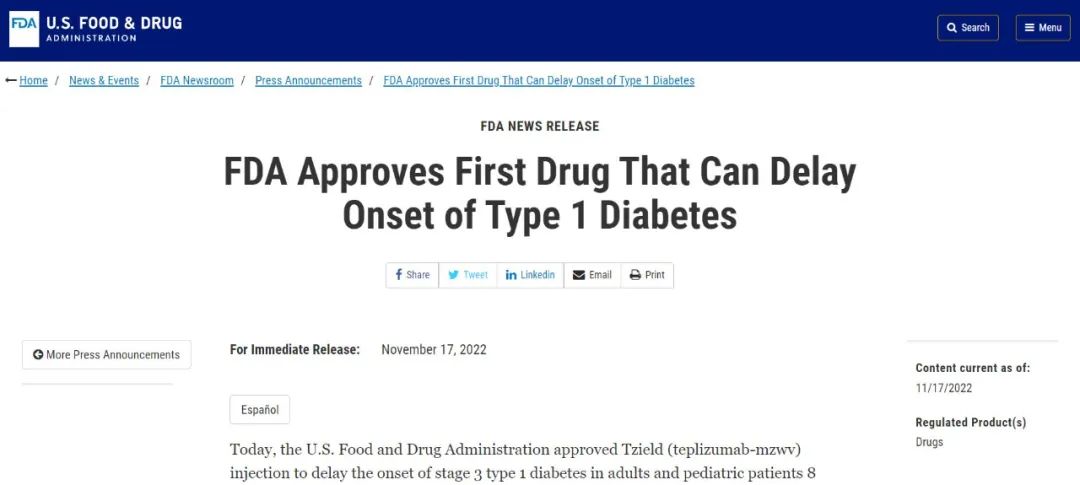
图片来源于美国食品药品监督管理局官方网站
1型糖尿病(T1DM)是严重危害儿童健康的儿科内分泌疾病,在我国近年来发病率为2/10万~5/10万,且发病呈现低龄化趋势。儿童期T1DM发病越早,其慢性并发症导致的死亡风险就越大,因此临床医生需早期识别、诊断及干预儿童期T1DM。
儿童糖尿病的诊断标准
根据2019年世界卫生组织(WHO)颁布的糖尿病诊断标准,符合以下4条中的1条即可诊断为糖尿病:
1.空腹血糖≥7.0 mmol/L;
2.口服糖耐量负荷后2 h血糖≥11.1 mmol/L[葡萄糖1.75 g/kg(体重),葡萄糖最大量75 g];
3.HbA1c≥6.5%;
4.随机血糖≥11.1 mmol/L且伴糖尿病症状体征。
符合上述标准但无糖尿病症状体征者,建议在随后的1天重复检测以确认诊断。
儿童糖尿病的分型
根据WHO的新共识,可将糖尿病分为6个亚型,其中与儿童关系密切的主要为T1DM、T2DM、混合型糖尿病和其他特殊类型糖尿病4个亚型。具体分型详见下表:
 儿童T1DM的胰岛素治疗
儿童T1DM的胰岛素治疗
T1DM患者因自身胰岛素分泌绝对缺乏,完全或部分需要外源性胰岛素替代以维持体内糖代谢平衡和生存。因此儿童T1DM患者治疗方案以胰岛素治疗为主。
开始时间
初发T1DM患儿应尽快开始胰岛素治疗,尿酮体阳性者应在6 h内使用胰岛素;当糖尿病分型不清时,如患有DKA、随机血糖浓度≥13.9 mmol/L和(或)HbA1c>8.5%,初始治疗也应使用胰岛素。
治疗方法
目前主流模式为每日多次注射(MDI)和持续胰岛素皮下注射(CSII)。
1.剂量设置:新发T1DM每日胰岛素总量一般为0.5~1.0 U/(kg·d),但3岁以下建议0.5 U/(kg·d)起始;蜜月期通常<0.5 U/(kg·d),青春期前(部分缓解期外)为0.7~1.0 U/(kg·d);青春期为1.0~1.5 U/(kg·d),个别可达2 U/(kg·d)。应注意,儿童不建议使用动物源性胰岛素和预混胰岛素。
2.剂量分配:以患儿病情的个体化需要为基础,由医生和家长详细沟通,帮助患儿选择个体化治疗方案,从每日2次到MDI及CSII治疗。
(1)每日2次方案:即早餐前短效或速效+中效,晚餐前短效或速效+中效方案,中效胰岛素占1日总量的40%~60%,初次使用短效或速效与中效用量比约为1:2。起始剂量分配为早餐前胰岛素占1天总量约2/3,晚餐前约占1/3,此后根据血糖酌情加减。
(2)MDI方案:即餐时+基础方案,常用3餐前短效+睡前中效胰岛素或3餐前速效+睡前长效胰岛素,中效或长效胰岛素可酌情互换,青春发育期可能需要将基础胰岛素分成早餐前和睡前2次用药。
3.胰岛素注射器械:
(1)胰岛素注射针和笔:常用的为一次性无菌胰岛素注射器,注射笔主要是刻度为1 U或0.5 U的两种。
(2)CSII治疗适应证:T1DM患儿;血糖波动大,采用MDI方案但血糖仍无法得到平稳控制者;黎明现象严重导致血糖总体控制不佳者;频发低血糖,尤其夜间低血糖、无感知低血糖和严重低血糖者;作息时间不规律,不能按时就餐者;不愿接受MDI方案;胃轻瘫或进食时间长的患儿。
急性并发症的监测
低血糖
糖尿病患儿血糖<3.9 mmol/L即为需临床干预的阈值,血糖<3.0 mmol/L可出现中枢神经系统及认知功能障碍。
处理方法:
(1)血糖<3.9 mmol/L且意识清醒,给予葡萄糖10~15 g或其他含等量葡萄糖碳水化合物,如15 min后仍低血糖则需重复上述剂量;使用CSII治疗如血糖<2 mmol/L需暂停胰岛素泵。
(2)严重低血糖不伴昏迷,给予10%葡萄糖注射液2 ml/kg静脉推注,伴抽搐昏迷者予10%葡萄糖4 ml/kg静脉推注;胰高血糖素静推、肌注或皮下注射,剂量因患儿体重而有不同,体重≥25 kg为1 mg,<25 kg为0.5 mg。
(3)反复低血糖,给予10%葡萄糖2~5 mg/(kg·min)维持,治疗过程中需密切监测患儿血糖以及有无其他症状。
DKA与酮体监测
T1DM初发患儿DKA发病率15%~75%,5岁以下较易发生,其导致死亡的原因60%~90%为脑水肿。血酮体主要成分β-羟丁酸≥0.6 mmol/L预示着代谢失代偿状态
处理方法:
(1)血酮0~0.6 mmol/L时,常规测血糖;若血糖>15 mmol/L,加测血酮体。
(2)血酮0.6~1.5 mmol/L且血糖>15 mmol/L时,每2小时复查血糖和血酮,若血酮无下降,需考虑调整胰岛素剂量。
(3)血酮1.6~3.0 mmol/L且血糖>15 mmol/L时,需评估是否DKA,每2小时复查血糖和血酮;
(4)血酮≥3 mmol/L且血糖>15 mmol/L时,需评估是否DKA,每1小时复查血糖和血酮。
小结
儿童青少年T1DM患者与成人不同,其管理更有挑战性,比如患者体型、发育等方面存在较大差异,因此基层医生对儿童T1DM的管理时,应考虑患儿年龄及发育成熟度、个体化治疗方案、治疗依从性等问题。
参考文献:
[1] 中华医学会儿科学分会内分泌遗传代谢学组,中华儿科杂志编辑委员会. 中国儿童1型糖尿病标准化诊断与治疗专家共识(2020版)[J]. 中华儿科杂志,2020,58(6):447-454. DOI:10.3760/cma.j.cn112140-20200221-00124.
[2] 中华医学会糖尿病学分会. 中国1型糖尿病胰岛素治疗指南[J]. 中国实用乡村医生杂志,2017,24(8):40-44. DOI:10.3969/j.issn.1672-7185.2017.08.025.
编排:娇娇 | 审校:Yin
作者:全科学苑
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言