JNER:经颅直流电刺激联合机器人治疗中风后上下肢功能:随机对照试验的系统回顾和荟萃分析
2021-10-14 MedSci原创 MedSci原创
经颅直流电刺激(tDCS)是一种能够调节脑卒中后神经元活动的无创性脑刺激方法。
经颅直流电刺激(tDCS)是一种能够调节脑卒中后神经元活动的无创性脑刺激方法。本研究回顾的目的是确定tDCS联合机器人治疗(RT)与单纯RT相比是否能改善中风后的肢体功能。本文发表在《Journal of NeuroEngineering and Rehabilitation》。

两名独立研究人员(AMG和NCS)在以下数据库中进行了独立搜索:PubMed、PEDro和Cochrane。此外,手动搜索所有相关文章的参考文献列表。在数据库中搜索从数据库开始到2021年7月15日发表的文章。使用以下关键词组合搜索上述数据库:“经颅直流电刺激”、“tDCS”、“非侵入性脑刺激”、“机器人”、“机器人”、“外骨骼”、“Lokomat”“神经系统疾病”和“中风”。
研究选择过程如图所示。根据PRISMA检查表的PICOS方法选择研究(P-参与者;I-干预;C-对照;O-结果和s-研究设计)。我们根据以下标准纳入研究:(1)患者被诊断为脑血管意外或中风;(2) 本研究为随机对照试验(RCT);(3) 经颅直流电刺激结合机器人治疗;(4) 干预与对照组或常规治疗进行比较;(5) 测量上下肢功能;(6)文章是用英语或西班牙语写的。
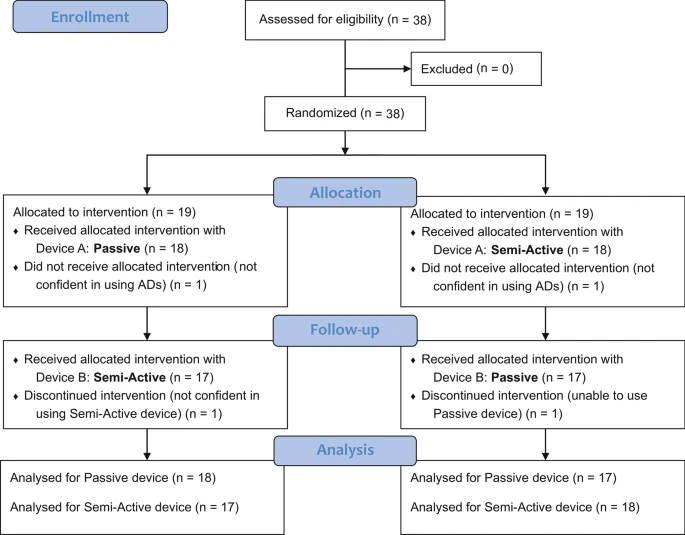
研究流程
使用量表和功能测试分析了综合疗法对肢体功能的影响。首先考虑上肢Fugl–Meyer运动评估(FM/ue),这是一个旨在评估上肢反射活动、运动控制和肌肉力量的量表。对于下肢,最好选择10米步行试验(10MWT)。在测试过程中,受试者必须尽快步行10米。使用MI或医学研究委员会量表(MRC)对强度进行了分析;采用改良Ashworth量表(MAS)测量痉挛;功能独立性与Barthel指数(BI);并对其运动学参数进行了评估。标准化平均差(SMD)用于表示上肢和下肢功能、力量和运动速度的结果,因为这些变量有时以不同的量表或单位报告。下肢功能由10MWT评估,10MWT测量一个人步行10米所需的时间。分数越高表示残疾越严重。
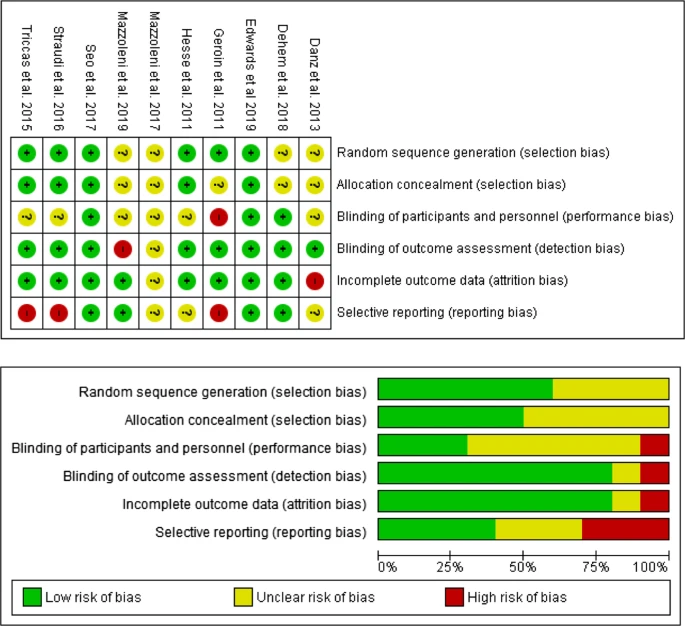
偏差风险总结,回顾作者对每个纳入研究的项目的判断
纳入368名患者进行试验。结果显示tDCS联合RT对改善上肢功能无显著作用[标准化平均差(SMD) = − 0.12;95%置信区间(CI):− 0.35–0.11)]。 然而,在下肢功能方面观察到联合治疗的积极效果 (SMD= 0.48;95%置信区间:− 0.15–1.12)。 在强度方面未发现有利于tDCS与RT结合的显著结果(SMD = − 0.15;95%置信区间:− 0.4–0.1),痉挛[平均差(MD) = − 0.15;95%置信区间:− 0.8–0.5)],功能独立性为(MD = 2.5;95%置信区间:− 1.9–6.9)或移动速度(SMD = 0.06;95%置信区间:− 0.3–0.5),根据等级指南,等级为“中等”或“低”。这些结果表明,tDCS对这些结果没有额外的影响。tDCS参数、电极大小、电极位置、刺激持续时间和疗程数等因素也可能影响干预的有效性。
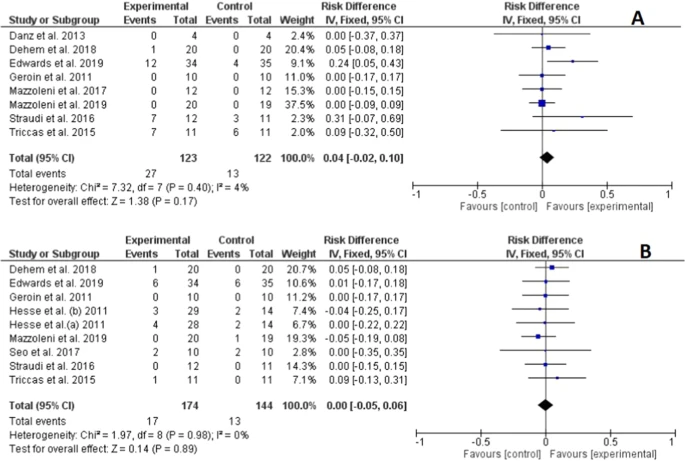
实验组与对照组森林结果图对比
目前的研究结果表明,tDCS联合RT不能改善中风后上肢功能、力量、痉挛、功能独立性或运动速度。然而,tDCS可能增强单纯RT对下肢功能的影响。tDCS参数和中风损伤的阶段或类型可能是决定该疗法有效性的关键因素。
Comino-Suárez, N., Moreno, J.C., Gómez-Soriano, J. et al. Transcranial direct current stimulation combined with robotic therapy for upper and lower limb function after stroke: a systematic review and meta-analysis of randomized control trials. J NeuroEngineering Rehabil 18, 148 (2021). https://doi.org/10.1186/s12984-021-00941-0
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言














#经颅直流电刺激#
44
#对照#
45
#对照试验#
63
#荟萃分析#
51
#荟萃#
50