乳腺癌早期骨转移的危险因素分析
2023-03-21 放疗前沿 网络
乳腺癌患者发生骨转移主要受年龄>60岁、临床分期为Ⅲ期、病灶直径>5cm、腋窝淋巴结清扫数目>10个等因素影响,临床需针对高危因素制定干预措施,以预防骨转移发生。
乳腺癌是临床常见的恶性肿瘤,其发病率在女性恶性肿瘤中居首位,具体病机至今未明,与遗传、饮食、月经初潮年龄、生育年龄等诸多因素有关。随着医学技术不断发展,乳腺癌检出率越来越高,治疗方法层出不穷,一定程度上提高了治疗效果,延长了患者生存时间。
目前乳腺癌的诊治虽有进步,但早期仍有20%~30%的患者出现远处转移或复发,晚期患者转移率高达70%。乳腺癌最常见的远处转移部位是骨骼,会引发病理学骨折、骨痛、高钙血症等严重并发症,可加重病情,临床治疗难度增加,影响患者生活质量。分析乳腺癌早期骨转移的高危因素,并针对危险因素制定针对性干预措施,对预防骨转移发生、改善预后有重要意义。

资料与活动
一般资料:
回顾性分析2018年1月至2019年12月收治的196例乳腺癌患者临床资料,年龄39~73岁,平均年龄(55.37±5.86)岁;体重43~76kg,平均体重(60.01±3.87)kg;病灶直径3~8cm,平均直径(5.84 ±0.98)cm;临床分期:I期68例,Ⅱ期106例,Ⅲ期22例:类型:导管癌35例,小叶癌161例。
纳入标准:①符合《中国抗癌协会乳腺癌诊治指南与规范》诊断标准;②经病理确诊;③经手术治疗,术前无骨转移情况;④患者临床资料完整。排除标准:①近一年有外伤性骨折;②已出现脑部、内脏转移;③预计生存期<6 个月;④合并影响骨代谢的内分泌疾病;⑤合并其他恶性肿瘤;⑥患者存在视听障碍或精神疾病。
方法
所有患者均进行乳腺癌根治术治疗,术后通过门诊、电话等方法随访18个月,统计骨转移发生情况,转移部位包括颅骨、胸骨、肋骨、腰颈椎、骶骨、坐骨、上下肢骨等。骨转移判断标准:①经病理明确诊断为浸润性乳腺癌;②出现骨痛、血清碱性磷酸酶水平异常升高;③CT、X线、MRI检查结果发现骨质破坏;④骨显像有放射性核素浓聚病灶,可单发也可多发。
观察指标
根据骨转移发生情况将患者分为骨转移组与未转移组,统计2组临床资料,包括年龄、月经状态、病理类型、临床分期、是否合并基础疾病、病灶直径、手术方式、腋窝淋巴结清扫数目。分析乳腺癌术后早期骨转移的危险因素。
统计学分析
采用SPSS22.0统计分析软件,计量资料以(![]() )表示,用t检验;计数资料以%表示,采用x²检验;多因素使用Logistic回归分析;P<0.05为差异有统计学意义。
)表示,用t检验;计数资料以%表示,采用x²检验;多因素使用Logistic回归分析;P<0.05为差异有统计学意义。

随访结果
随访18个月,196例乳腺癌患者中,有28例发生骨转移,发生率为14.29%(28/196);转移部位:4例颅骨,8例胸部骨骼,9例脊柱椎体,5例盆骨,2例肢体。

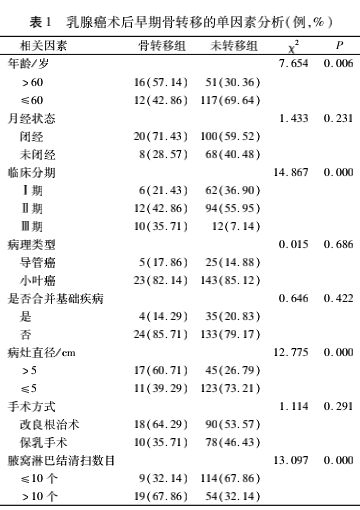
乳腺癌术后早期骨转移的单因素分析
骨转移组年龄>60岁、临床分期为Ⅲ期、病灶直径>5cm、腋窝淋巴结清扫数目>10个的患者占比均高于未转移组,差异有统计学意义(P<0.05);2组月经状态、病理类型、是否合并基础疾病、手术方式等对比,差异无统计学意义(P>0.05)。见表1。

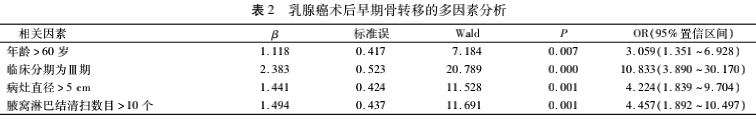
乳腺癌术后早期骨转移的多因素分析
Logistic回归分析:年龄>60岁、临床分期为Ⅲ期、病灶直径>5cm、腋窝淋巴结清扫数目>10个是乳腺癌早期骨转移的独立危险因素(P<0.05且OR≥1)。见表2。

讨论
乳腺癌患者常伴有乳房肿块、腋窝淋巴结肿大、乳头溢液等表现,对于早期患者应首选手术治疗,通过乳腺癌根治术尽可能切除病变,延长生存时间,改善患者预后。
近些年,乳腺癌发病率不断升高,肿瘤发展过程中易出现内脏、骨、软组织等远处转移,尤以骨转移最为常见,远处转移后将导致治疗难度增加,影响治疗效果。骨转移后会引发一系列并发症,如高血钙、骨痛、病理性骨折等,增加患者痛苦,积极预防骨转移发生有重要意义。
目前关于乳腺癌骨转移具体的发生机制以及诱因并未完全清楚,是多种因素综合作用所引发,深入分析导致骨转移发生的危险因素,并针对高危因素制定预防措施,对预防、治疗骨转移有重要意义。
本研究结果显示,随访18个月,196例乳腺癌患者中,有28 例发生骨转移,发生率为14.29%,表明乳腺癌早期骨转移发生率较高。骨转移组年龄>60岁、临床分期为Ⅲ期、病灶直径>5cm、腋窝淋巴结清扫数目>10个均高于未转移组;Logistic回归分析:年龄>60岁、临床分期为Ⅲ期、病灶直径>5cm、腋窝淋巴结清扫数目>10个是乳腺癌早期骨转移的独立危险因素。年龄>60岁、临床分期为Ⅲ期、病灶直径>5cm、腋窝淋巴结清扫数目>10个是其独立危险因素,临床需予以高度重视。
分析其原因为:
①年龄>60岁。随着年龄增加,机体免疫力降低,各项生理功能减退,甚至部分患者合并基础疾病,肿瘤发生后进展快速,而临床往往选择更加保守、温和的治疗方案,治疗效果较低,易发生远处转移。
②临床分期为Ⅲ期。乳腺癌分期越高提示肿瘤侵袭范围越广,恶性程度越高,骨转移风险也随之升高。
③病灶直径>5cm。肿瘤大小是影响患者预后的重要因素,肿瘤直径越大其分期可能越晚,肿瘤浸润深度深,极易发生远处转移。
④腋窝淋巴结清扫数目>10个。术中淋巴结清扫是乳腺癌根治术中的重要步骤,原发肿瘤越大,腋窝淋巴结清扫数量越多,骨转移风险越高,故患者预后更差。乳腺癌患者极易发生骨转移,临床需予以高度重视,对于合并高危因素的患者尽可能展开针对性治疗,积极预防骨转移发生。
综上所述,乳腺癌患者发生骨转移主要受年龄>60岁、临床分期为Ⅲ期、病灶直径>5cm、腋窝淋巴结清扫数目>10个等因素影响,临床需针对高危因素制定干预措施,以预防骨转移发生。
作者:放疗前沿
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言