Adv Ther:肥胖和长期1型糖尿病患者周围神经病变的患病率和特征比较
2022-08-13 从医路漫漫 MedSci原创
胰岛素抵抗的特征性表现,包括代谢灵活性降低和脂肪和碳水化合物代谢转换能力受损,是连接肥胖和周围神经病变的假定因素。胰岛素抵抗与导致内皮功能障碍和微血管并发症的低度炎症有关。

背景:自20世纪80年代以来,全球肥胖患病率增加了一倍多,估计影响6.04亿成年人和1.08亿儿童。在英国,27%的成年人肥胖(体重指数(BMI) C 30 kg/m2), 3 - 4%严重肥胖(BMI C 40 kg/m2)。此外,到2030年,美国的肥胖患病率预计将大幅上升,因此,48.9%的成年人将肥胖,24.2%将严重肥胖。肥胖与全身炎症和内皮功能障碍有关,可导致二型糖尿病(T2D) 和1型糖尿病(T1D) 的周围神经病变。EURODIAB研究表明,在T1D患者中,身体质量指数、高血压和血脂异常与HbA1c发生神经病变的风险相当。英国-丹麦-荷兰初级保健中的糖尿病强化治疗研究(ADDITION)证实,腹部肥胖独立预测新诊断的T2D患者的周围神经病变。此外,肥胖症与独立于高血糖和高甘油三酯血症的外周神经病相关。鹿特丹研究报告称,在没有糖尿病的情况下,腹部肥胖、代谢综合征和血脂异常与周围神经病变密切相关。此外,有症状的周围神经病变在代谢综合征中更常见,与血糖状态无关。事实上,Monica/Kora Augsburg研究表明,在糖耐量受损的受试者中,神经病理性疼痛与体重和腰围独立相关(IGT)。胰岛素抵抗的特征性表现,包括代谢灵活性降低和脂肪和碳水化合物代谢转换能力受损,是连接肥胖和周围神经病变的假定因素。胰岛素抵抗与导致内皮功能障碍和微血管并发症的低度炎症有关。
目的:我们的研究比较了肥胖症患者和长期T1D患者周围神经病变的患病率和特征。我们评估了肥胖人群中呼吸商(作为静息时底物氧化的标志)和周围神经病变之间的假定联系。
患者与方法:我们采用前瞻性横断面研究,共纳入健康志愿者(HV) (n = 28)、T1D (n = 51)和OB (BMI 30 - 50kg /m2) (n = 51) 130名参与者。参与者接受了神经病变症状(神经病变症状概况,NSP)、神经功能缺损(神经病变残疾评分,NDS)、振动感知阈值(VPT)和腓肠神经传导速度和振幅的评估。
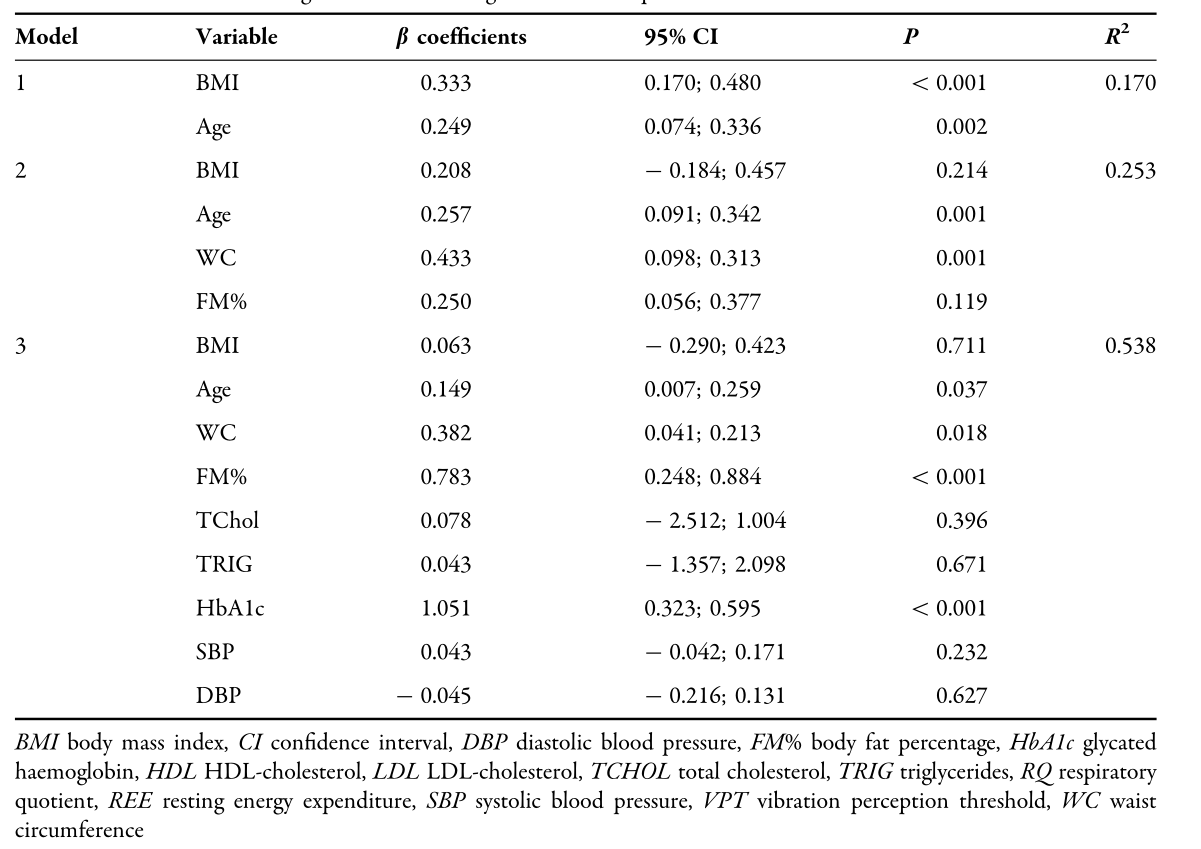
结果:43.1%的T1D患者存在周围神经病变(年龄49.9±12.9岁;糖尿病病程23.4±13.5年,OB 33.3%(48.2±10.8岁)。31.4%的T1D和19.6%的OB存在神经病变性足溃疡(VPT C 25 V)的高风险。与T1D相比,患有OB的参与者体重更重(BMI 42.9±3.5 kg/m2),有更大的向心脂肪,体脂率(FM%) (P \ 0.001)和腰围(WC) (P \ 0.001)。OB组与HV组相比,NDS (P \ 0.001)、疼痛VAS (P \ 0.001)、NSP (P \ 0.001)、VPT (P \ 0.001)和腓肠神经传导速度(P \ 0.001)及振幅(P \ 0.001)降低,但T1D组与HV组相当。校正年龄后,VPT与WC (P = 0.011)、FM% (P = 0.001)和HbA1c (P \ 0.001)呈正相关(R2 = 0.547)。OB组呼吸商(RQ)亚组分析与VPT (P = 0.788)、神经传导速度(P = 0.743)、振幅(P = 0.677)均无相关性。
表1高血压病患者及T1D和OB患者的人口学、临床和代谢特征
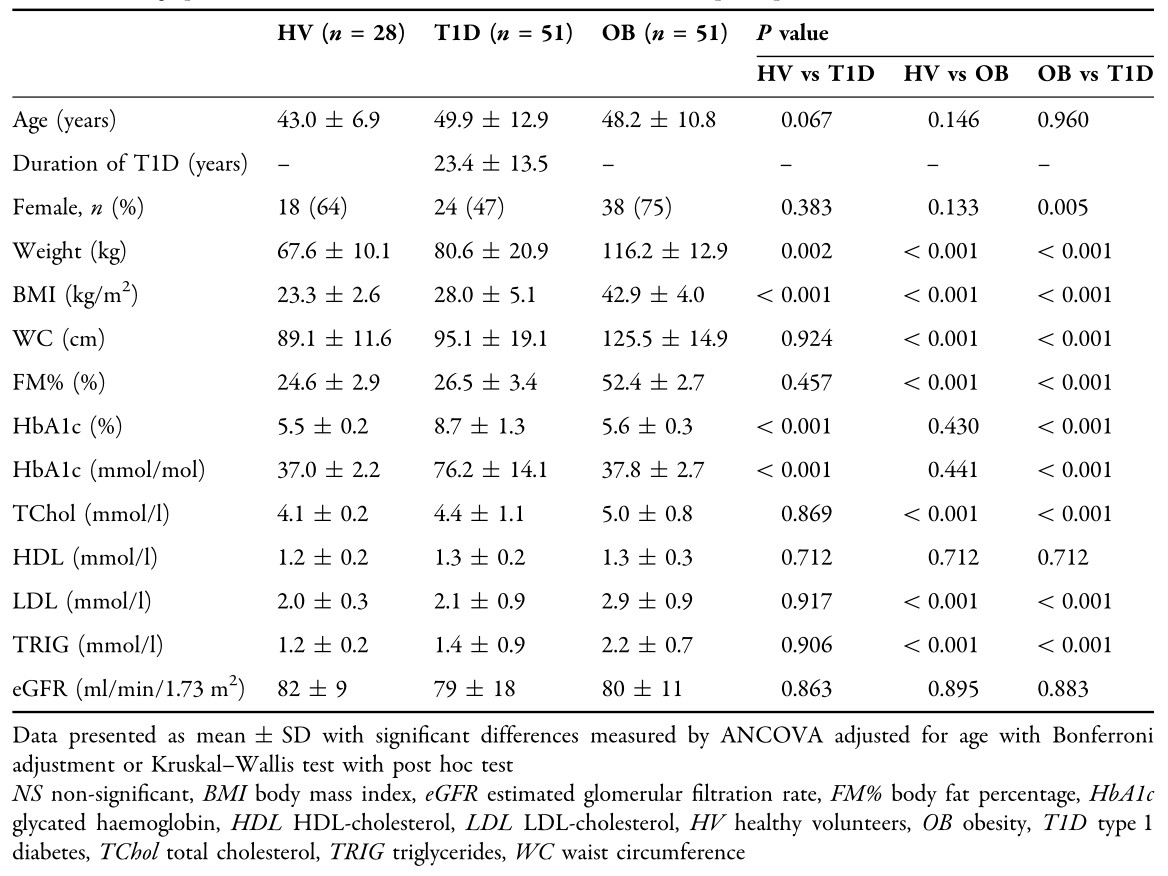
表2HV和患有T1D和OB的参与者的周围神经病变测量
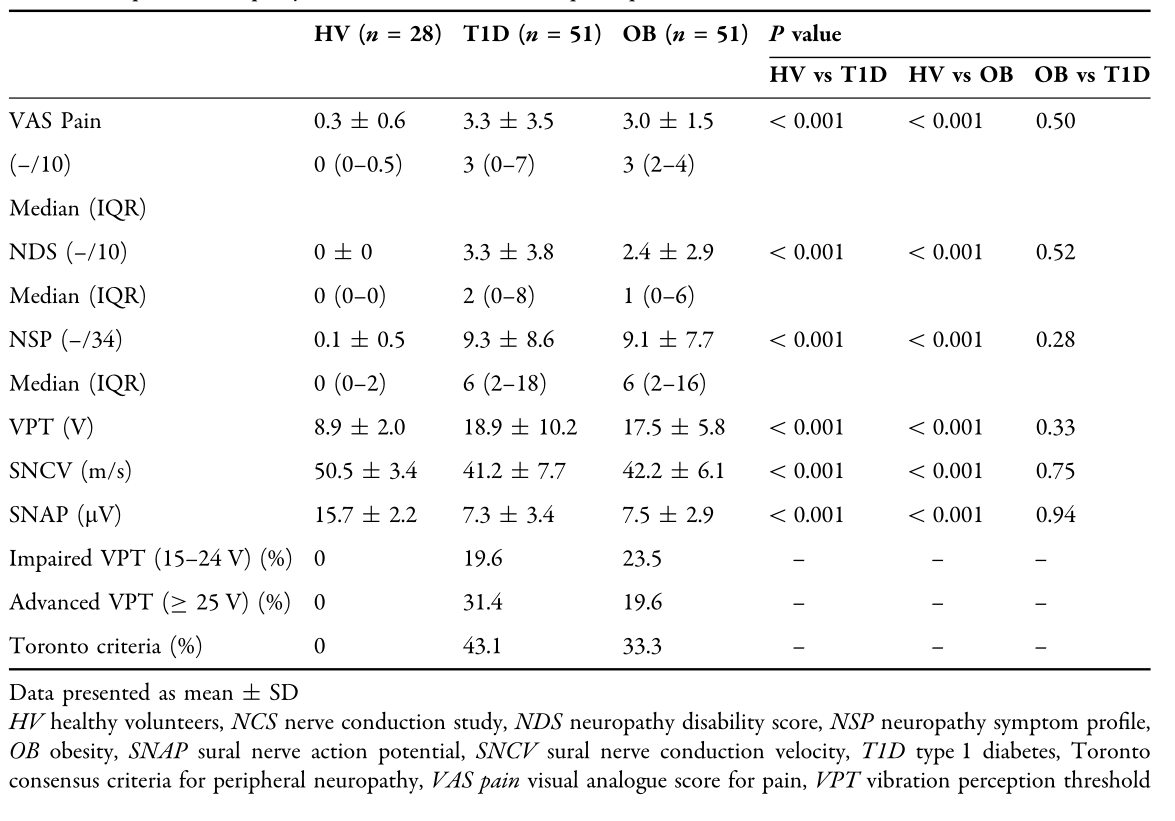
表3变量与振动感知阈值的皮尔逊相关性

表4以VPT为因变量的多元线性回归模型
结论:血糖正常的肥胖患者周围神经病变特征与长期T1D患者相似,提示肥胖相关的代谢因子在周围神经病变的发生发展中起关键作用。内脏脂肪和神经病变之间的机制联系需要进一步的研究。
原文出处:Lim JZM, Burgess J, Ooi CG,et al.The Peripheral Neuropathy Prevalence and Characteristics Are Comparable in People with Obesity and Long-Duration Type 1 Diabetes.Adv Ther 2022 Jul 22
作者:从医路漫漫
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言










#周围神经#
93
#1型糖尿病患者#
84
as
70
#患病率#
118
#糖尿病患者#
80