罕见病例:CT随访进展并考虑肺癌伴淋巴结转移,且看结局如何反转!
2024-08-15 叶建明 叶建明说结节
患者肺部多发结节且伴淋巴结转移,影像表现疑似肺癌,经检查与讨论后手术,最终病理为肉芽肿性炎伴灶性坏死,此病例复杂多变。
前言:前段时间在回金华坐诊时来了一位患者,她是CT检查提示肺部多发结节,其中右上叶结节考虑肿瘤性病变并伴淋巴结转移。而去年的检查报告并没有专门指出主病灶的情况,对比图片是当时也有的,而且今年较去年有所进展。对比肺门与纵隔淋巴结当时很小,现在广泛肿大。所以从影像表现上来看是符合肺癌位转移的。当然不太支持的是年纪轻,而且主病灶并不是像恶性程度很高的类型,局部的进展也不是特别明显,但却出现广泛转移是不太好解释的。可以从肺结节持续存在,边缘不平有毛刺,随访进展来讲,仍得取得病理依据确诊,是恶性也得综合治疗,是良性也得弄明白。所以我是建议其手术的。结友家里考虑后决定来杭州市第一人民医院手术。我们来看看后续的结果到底会是什么?
病史信息:

按当地报告是检查发现才1月,但阅片其实2023年1月时就有主病灶在的。原症状不明显,近日是由于有咳嗽才去查的。
影像展示与分析:
先看2023年1月时的影像:
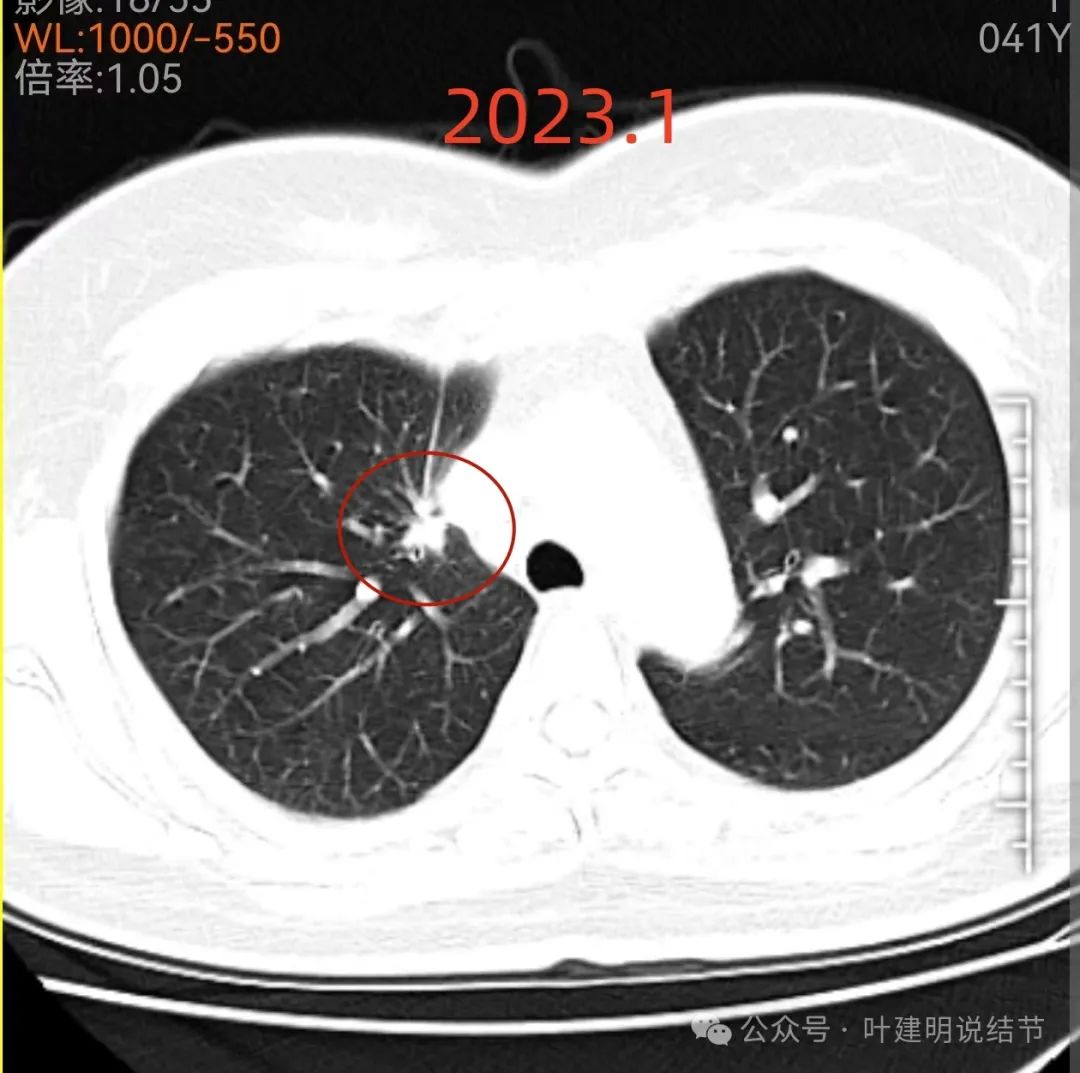
右上叶贴着纵隔侧有实性结节,表面不平毛糙,有毛刺征,邻近细支气管扩张,纵隔胸膜略有牵拉,膨胀性不太明显。
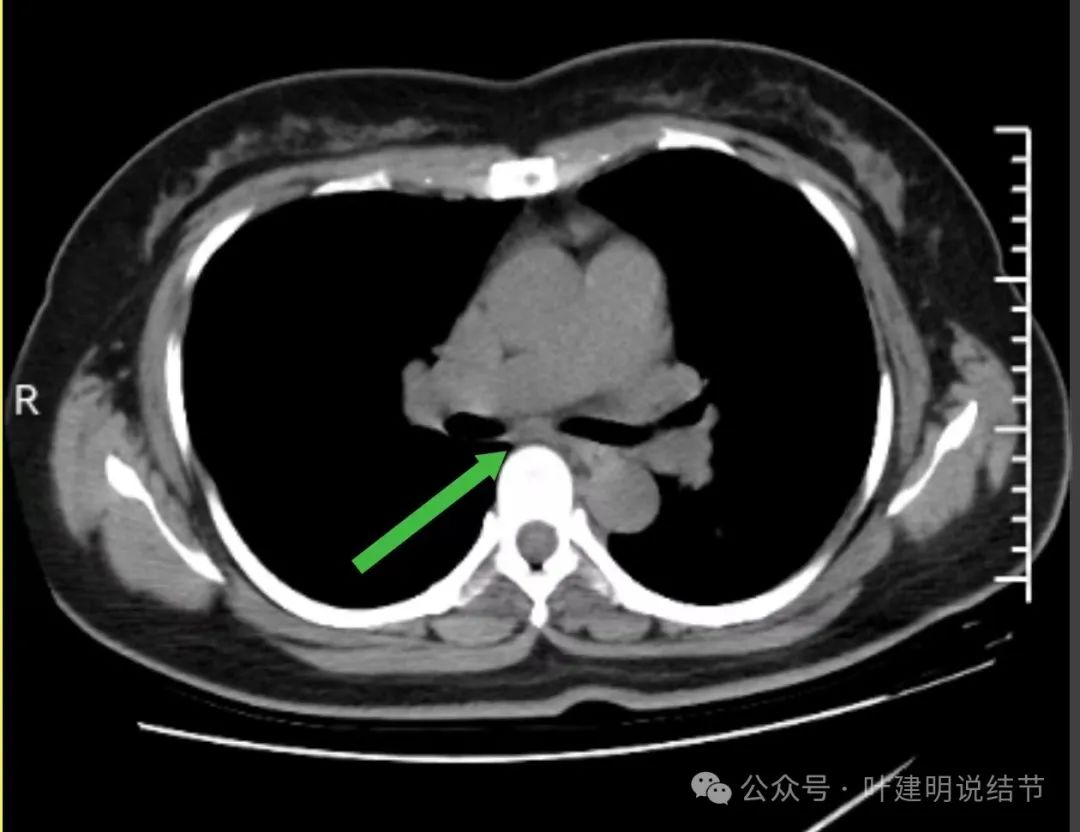
当时隆突下淋巴结小,说不上明显异常。
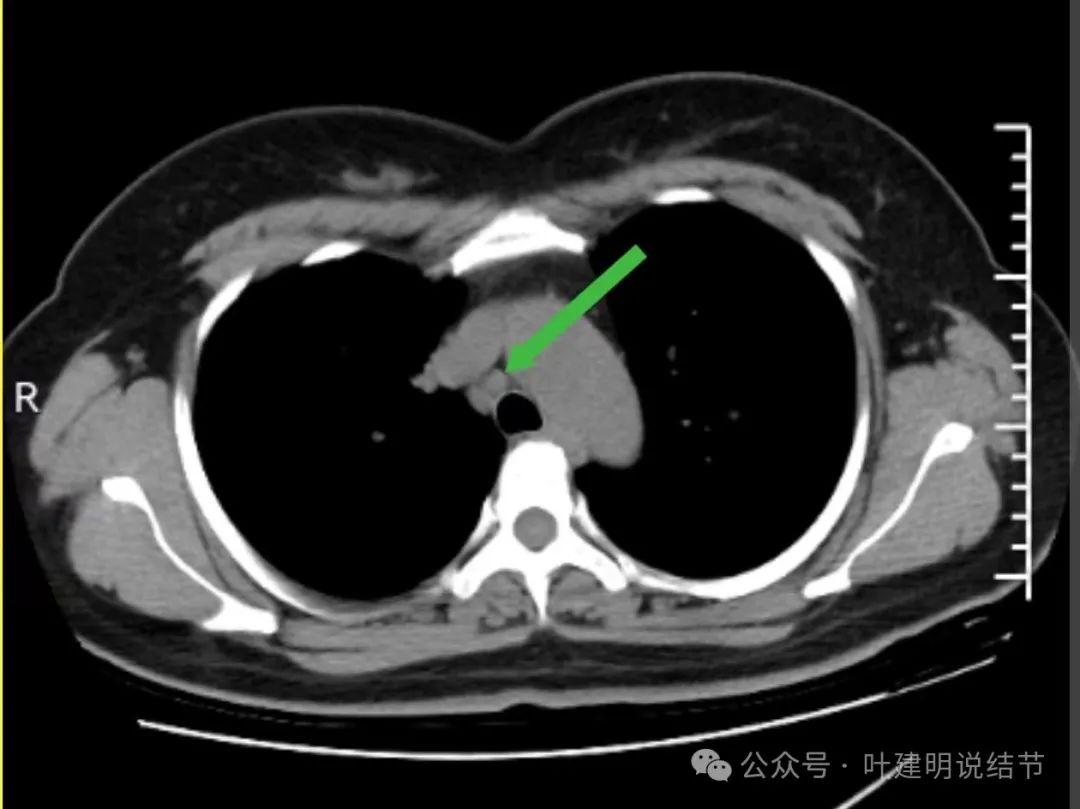
上腔静脉旁淋巴结也不大。
再看2024年7月份的影像:
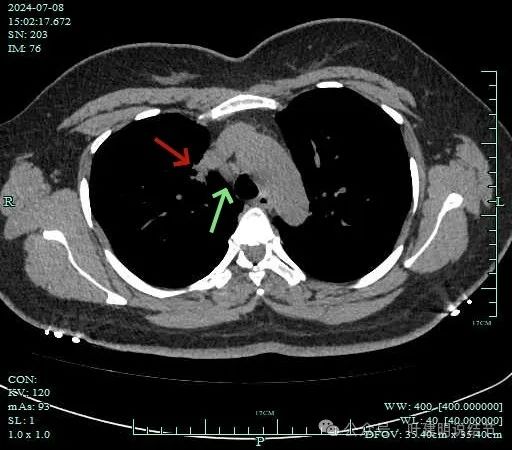
病灶纵隔窗上是软组织影,表面不平,形态不规则。上腔静脉旁有肿大淋巴结。
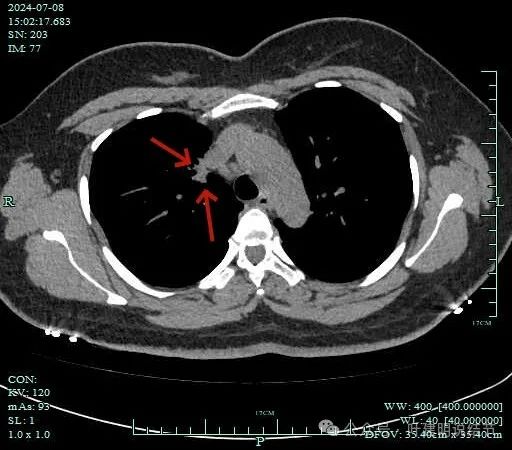
病灶膨胀性不明显。
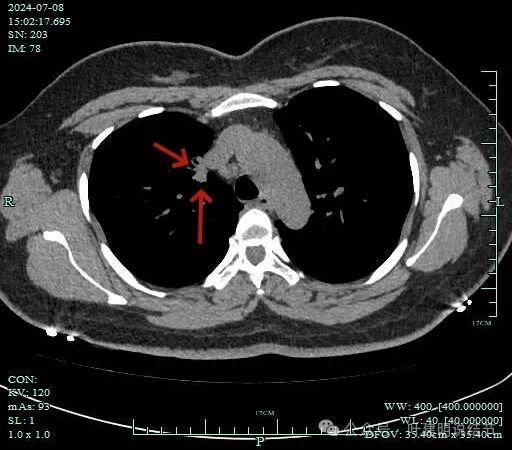
邻近支气管有扩张,表面不平,分叶明显。
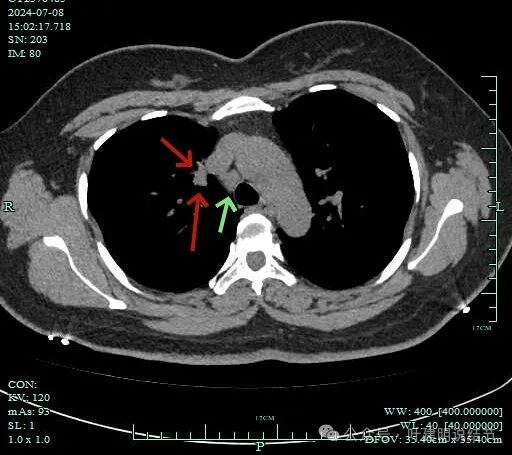
表面不平,软组织密度。
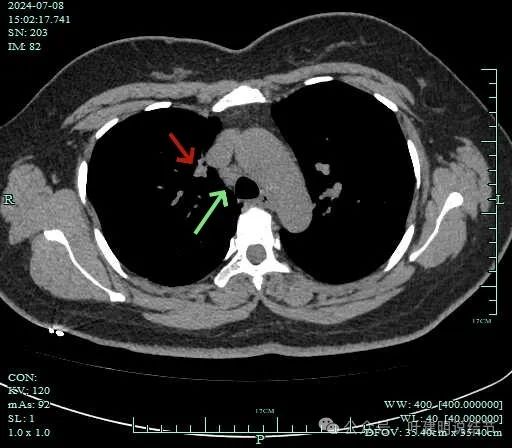
灶边部分细支气管扩张,腔静脉旁淋巴结较大
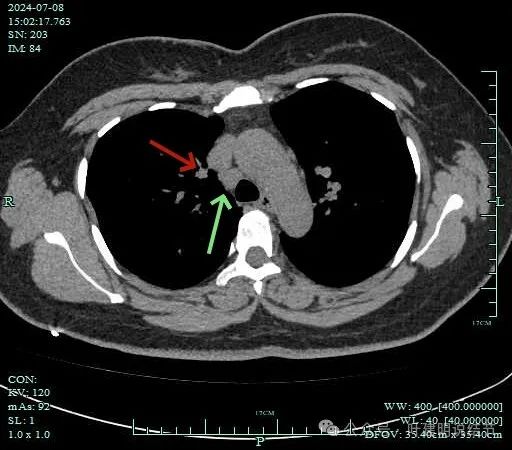
病灶有血管与之相连,淋巴结更显得明显了。
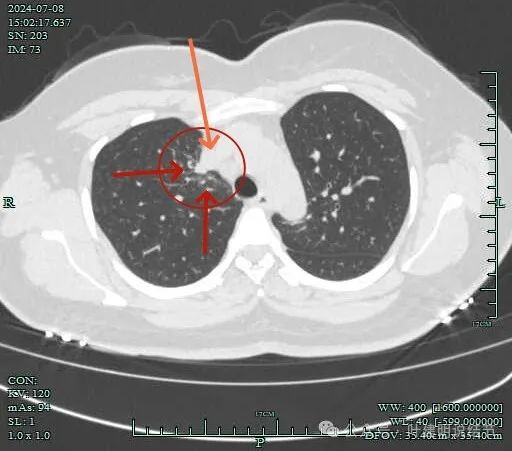
肺窗上见与上腔静脉紧贴着,病灶边缘稍显模糊。
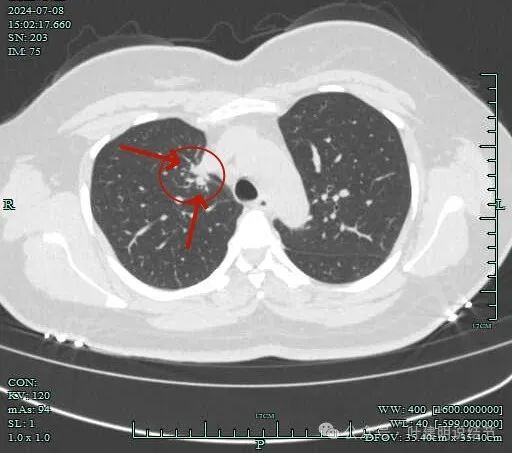
病灶边上不清爽。
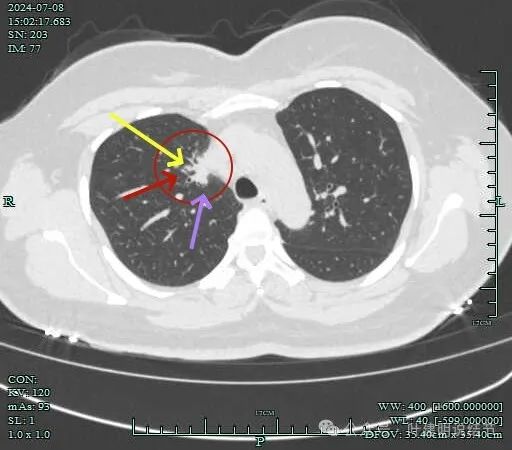
病灶有毛刺与小棘突征,有邻近细支气管扩张,表面不平,膨胀性不明显。
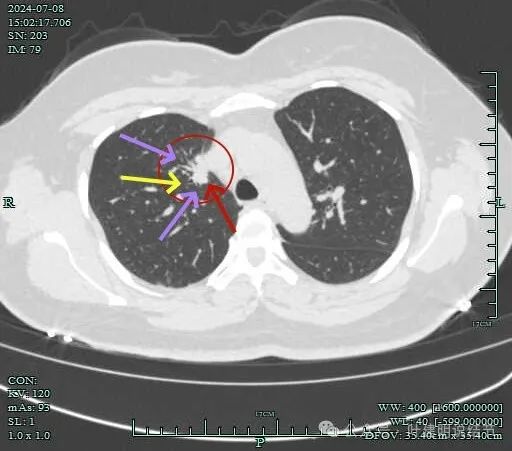
毛刺征明显,灶边细支气管扩张。
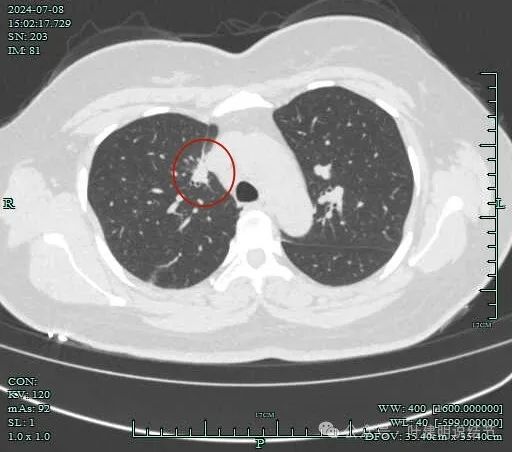
病灶整体轮廓还是较为清楚的。
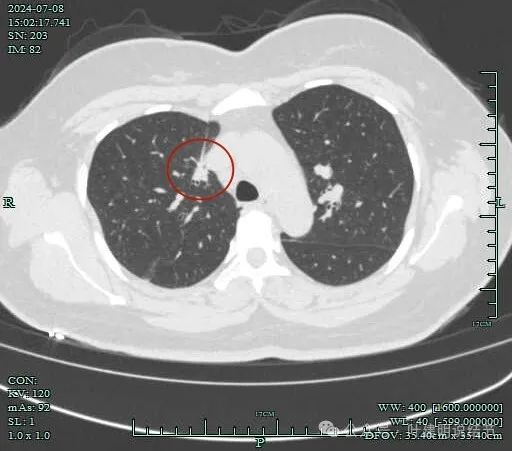
病灶边支气管可见。
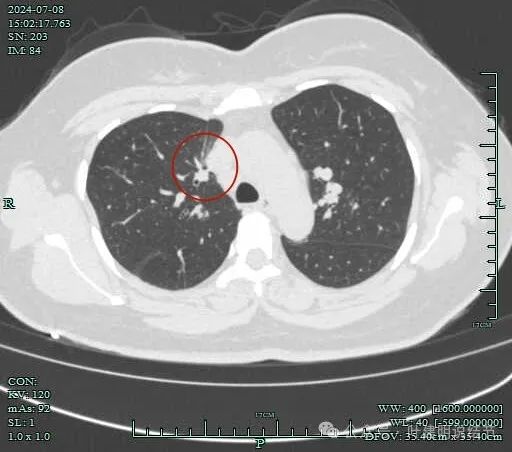
病灶小,但有一定收缩感。
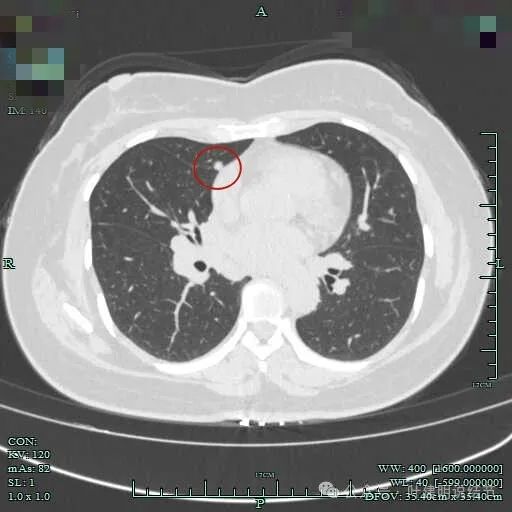
心缘旁另有实性小结节,像良性些。
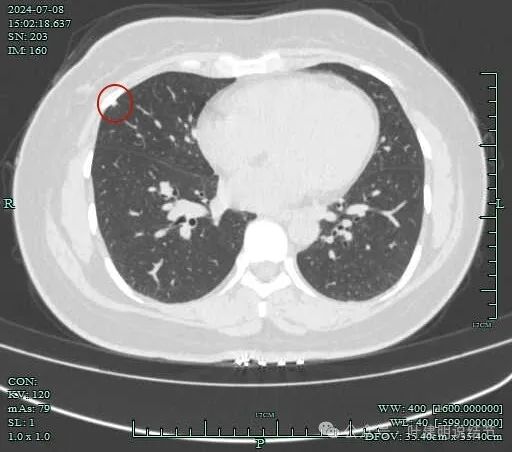
中叶胸膜下也有小结节,实性。
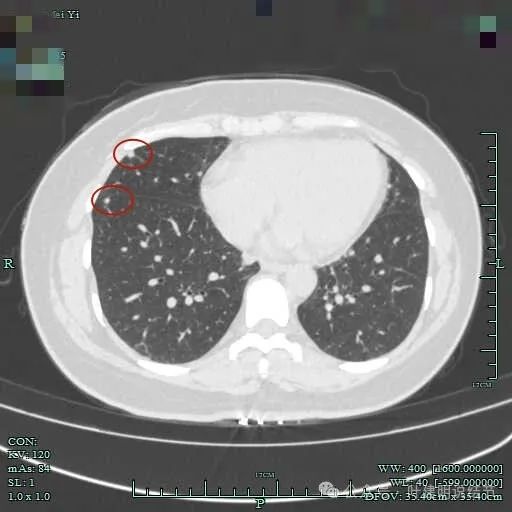
中叶与下叶胸膜下都有结节。
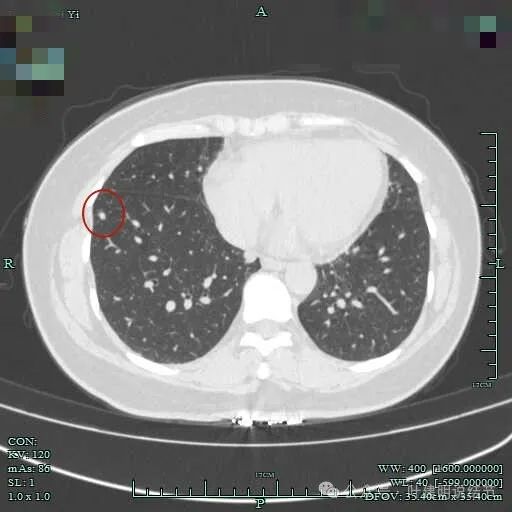
下叶结节密度较高,边缘有一侧稍模糊。
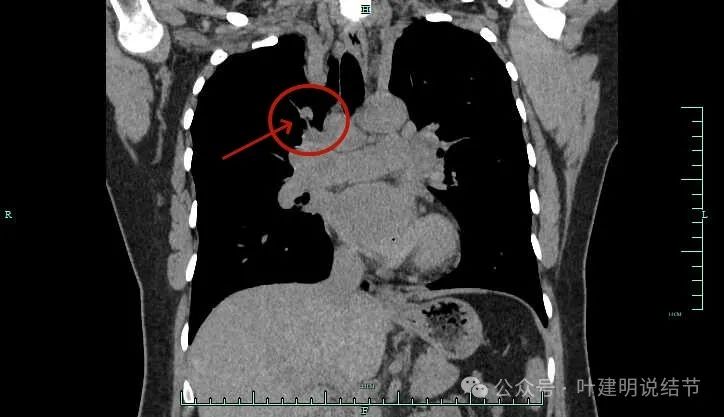
冠状位主病灶结节状,有血管贴边,恶性不能除外。
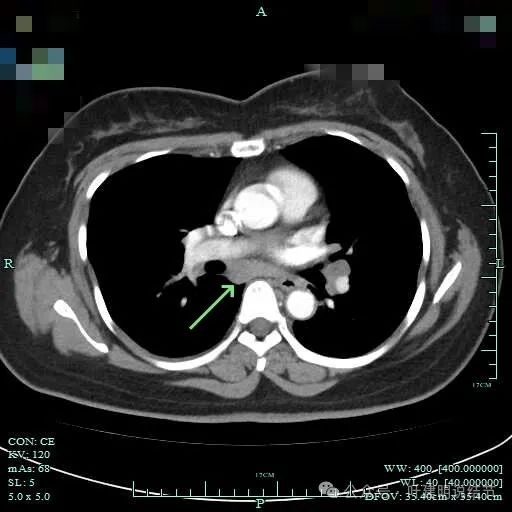
隆突下明显肿大淋巴结
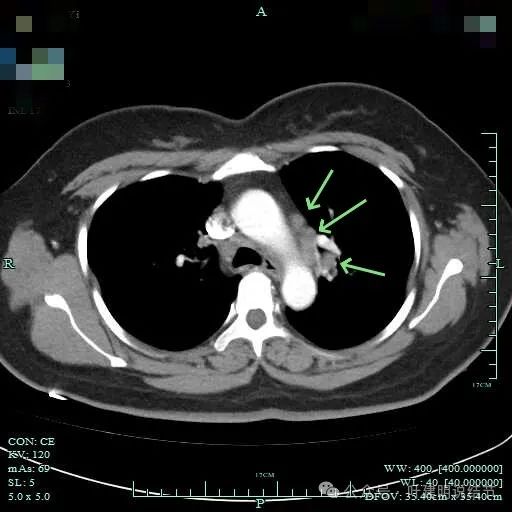
左侧肺门与纵隔肿大淋巴结
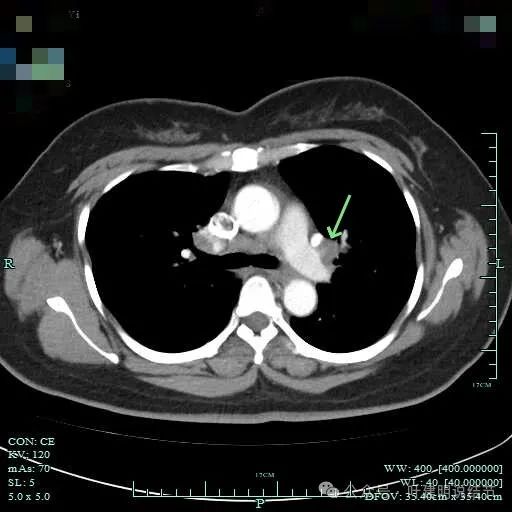
左侧肺门处淋巴结肿大明显。
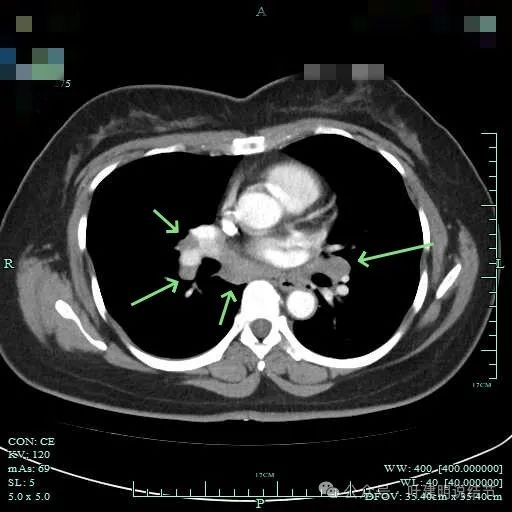
双侧肺门与纵隔明显肿大淋巴结。
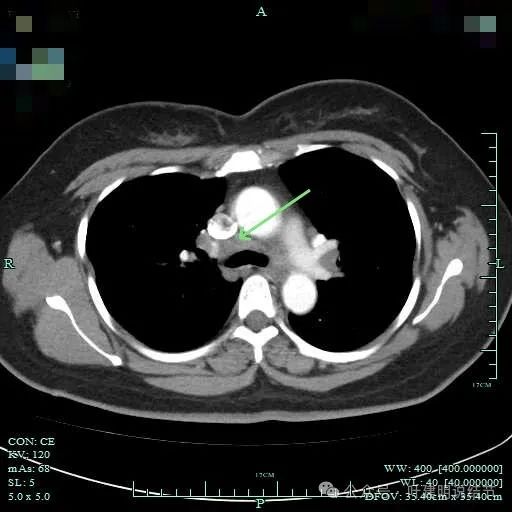
右侧腔静脉旁肿大淋巴结。
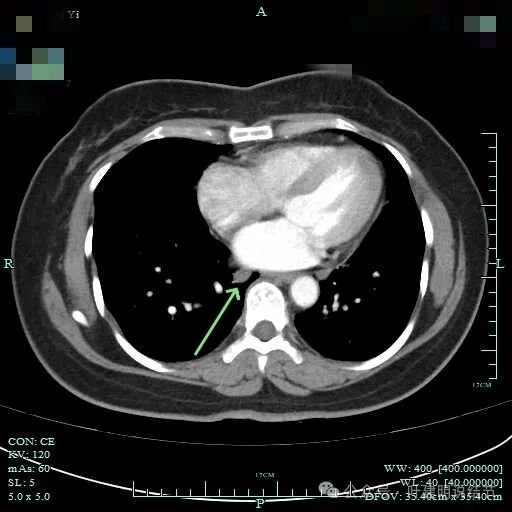
下肺静脉旁肿大淋巴结。
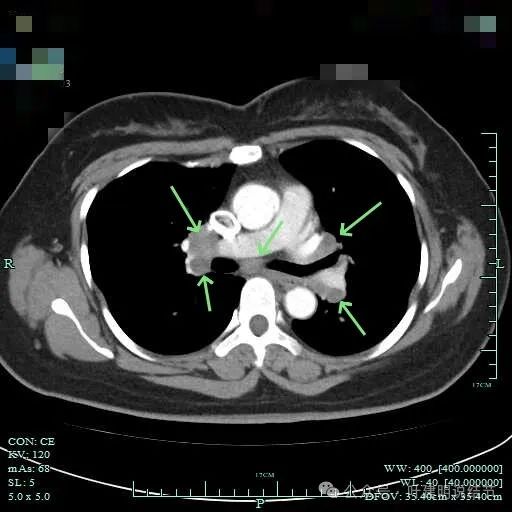
肺门部明显肿大淋巴结。
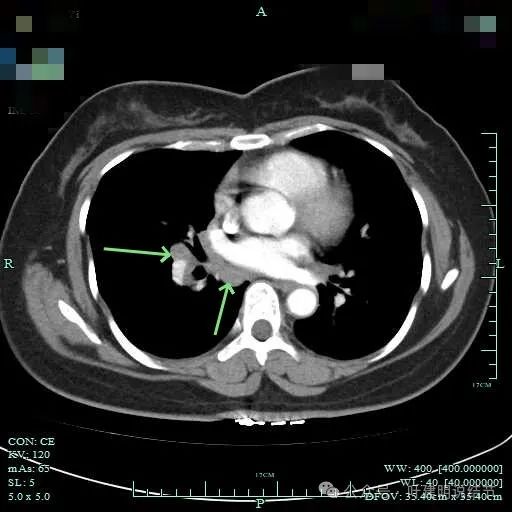
右侧肺门与纵隔肿大淋巴结

胸部CT增强报告示:两肺多发结节,其中右上叶尖段结节肿瘤性病变考虑,伴肺门及纵隔多发淋巴结转移考虑。
临床考虑:
右上叶病灶随访有增大,本身是软组织密度,边缘不规则,灶内与邻近细支气管扩张,纵隔胸膜略有牵拉,分叶明显,恶性不能除外。但不太符合的是:1、病灶不大,进展也不是太厉害,怎么会伴这么多淋巴结肿大,而且还对侧肺门与纵隔也肿大?2、肿瘤指标正常,症状不明显。但若按肺癌伴肺内以及纵隔广泛转移来讲,似乎也能解释得通。所以取得病理依据是必要的。我们也患者沟通也可考虑气管镜下肿大淋巴结穿刺活检,但有假阴性可能,而主病灶穿刺活检则由于位置的关系比较困难。予以查了PET-CT,结果是报告:(1)两肺多发结节,部分葡萄糖代谢增高,SUV摄取7.7;(2)纵隔及两侧肺门多发肿大淋巴结,葡萄糖代谢增高;以上考虑结节病可能性大。经科室讨论,综合目前检查结果,考虑良性病变可能性大,但考虑该取得病理诊断依据。经再次与患者及家属沟通,决定仍单孔胸腔镜下行主病灶切除以明确诊断,若是恶性,则要再行免疫组化、基因检测以及PD-1检测等作为术后综合治疗的依据;若为良性,也作为明确诊断的手段。
最后结果:
杭州市第一人民医院胸外科叶建明团队为其进行了手术。
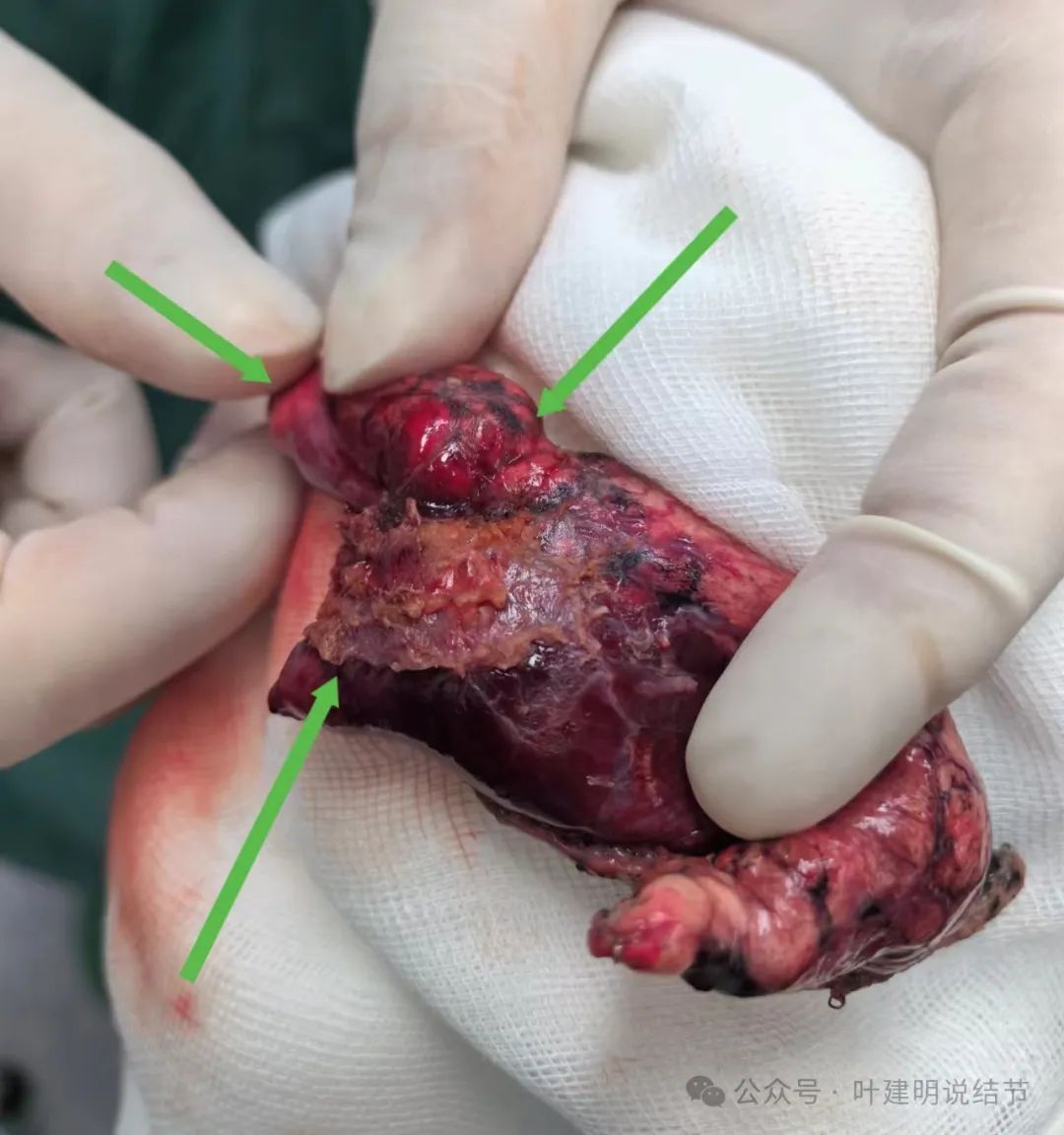
病灶表面观。
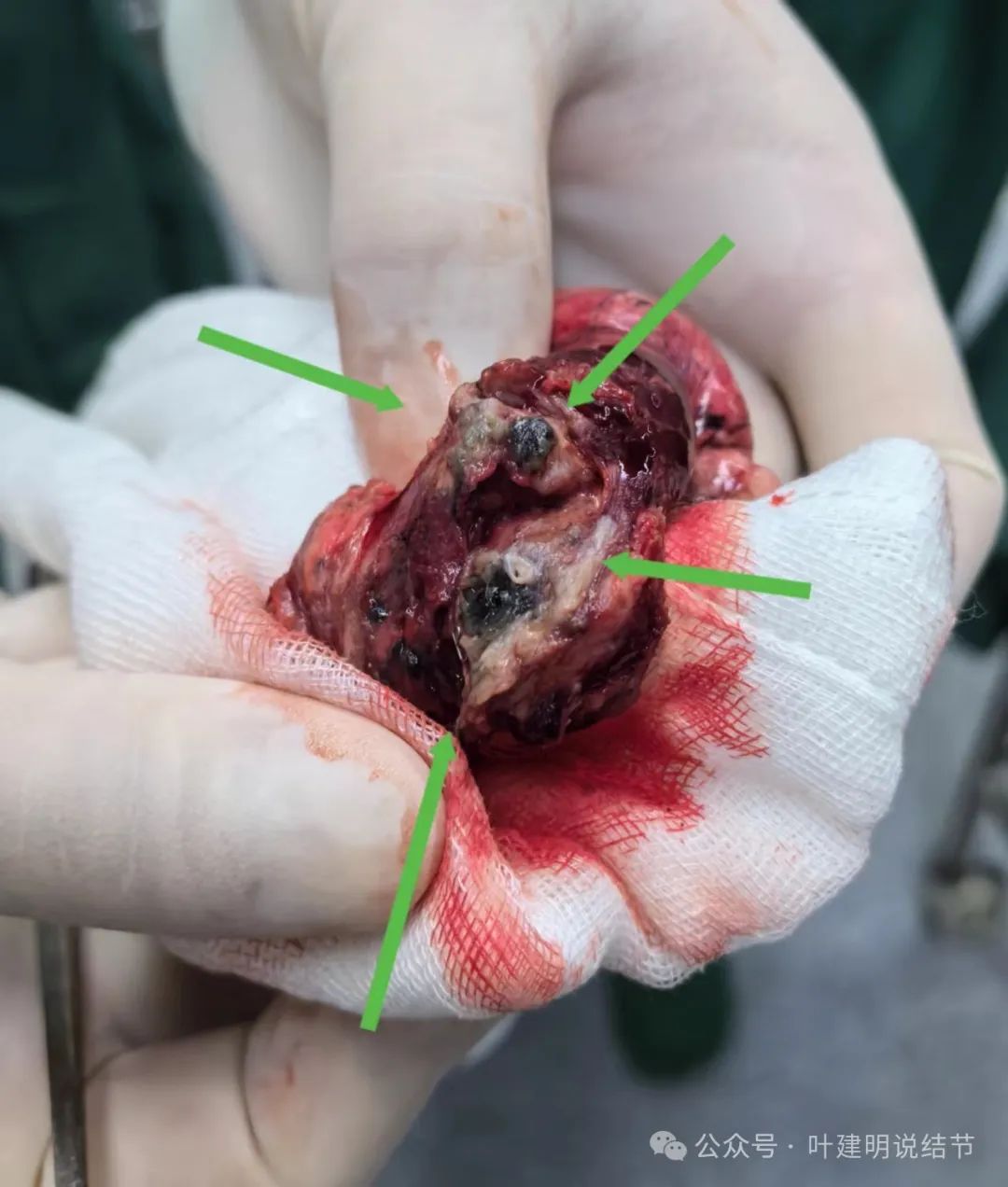
病灶剖面观。

术中快速病理示:肉芽肿性炎伴灶性坏死(包括病灶内2处结节以及取了隆突下淋巴结)。

常规病理示:肉芽肿性炎伴灶性坏死。特殊染色PAS(-),PASM(-),网染(+)。
感悟:
临床的病例真的是千变万化,再仔细与甄别总有仍不能明确与百分这百确切的诊断。但回头看这个病例,其实我们如果按肿瘤转移去考虑,它能解释;如果按肉芽肿性炎去考虑,也能部分解释。但总觉得没法完美解释患者的所有影像与发展过程的改变情况。这也正是之所以无法很确定,总觉得欠缺一点的原因所在。用肺癌来考虑,虽然病灶有随访增大,淋巴结从无明显肿大到明显多发肿大,肺内他处还有这么多小的实性结节,似乎肺癌伴转移是解释得通的。但确实如果恶性程度这么高,应该主病灶的增大也要更明显,肿瘤指标也该有异常,PET也可能远处也容易有转移才更符合。当然不取得病灶,那是不单患者,即使医生也是不放心的。回顾来看,这也算是最好的结果。
作者:叶建明
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言






#淋巴结转移# #肺结节# #肉芽肿性炎#
60