【AJH】多发性骨髓瘤伴CNS受累的大型真实世界研究
2024-07-24 聊聊血液 聊聊血液
研究纳入 4352 例 MM 患者,1.2%发生 CNS-MM,分析其特征、预后因素及生存期,指出髓外病变影响大,2016 年后治疗有积极影响。
CNS MM
多发性骨髓瘤(MM)中伴中枢神经系统(CNS)受累(下文称为CNS-MM)的比例极低(1%左右),但预后极差,是MM罕见且侵袭性的并发症。为了描述CNS-MM的发病率和疾病特征,确定发生CNS-MM的预后因素,确定OS和CNS-MM后的生存期,希腊骨髓瘤研究组开展了一项纳入4352例MM患者的回顾性研究,也是对CNS-MM患者(n=54)进行的最大的真实世界国家分析,涵盖了从2000年到2022年的广泛期间。研究结果近日发表于《American Journal of Hematology》.

研究结果
研究纳入2000-2022期间共4352例MM患者,其中54例(1.2%)发生CNS受累。将不伴CNS-MM的MM患者作为对照组进行比较,两组的基线特征见表1。诊断时中位年龄为59岁,记录CNS-MM时中位年龄为63岁。从诊断到CNS-MM的中位时间为28个月;6/54在MM诊断时出现CNS-MM。异常乳酸脱氢酶(LDH)、高危细胞遗传学和髓外病变(Extramedullary invol,EMI),即软组织浆细胞瘤和/或浆细胞白血病(PCL),在CNS-MM中比对照组更常见(p<0.05);13/54在CNS-MM时有PCL。多数为柔脑膜浸润(LMI) (66%);26%为CNS-MM而无系统性骨髓瘤。
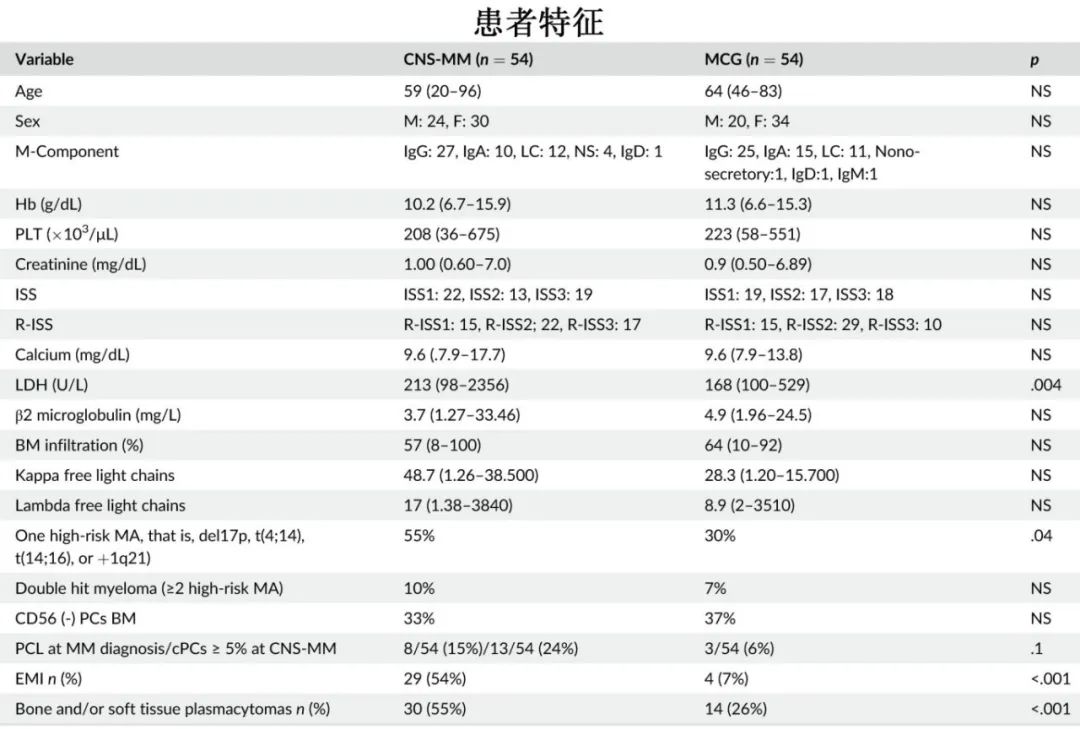
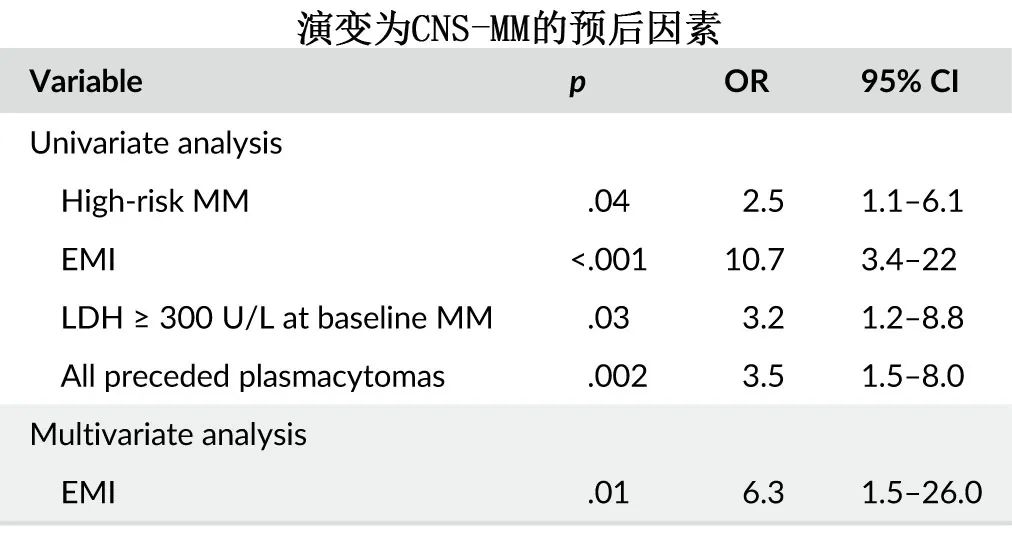
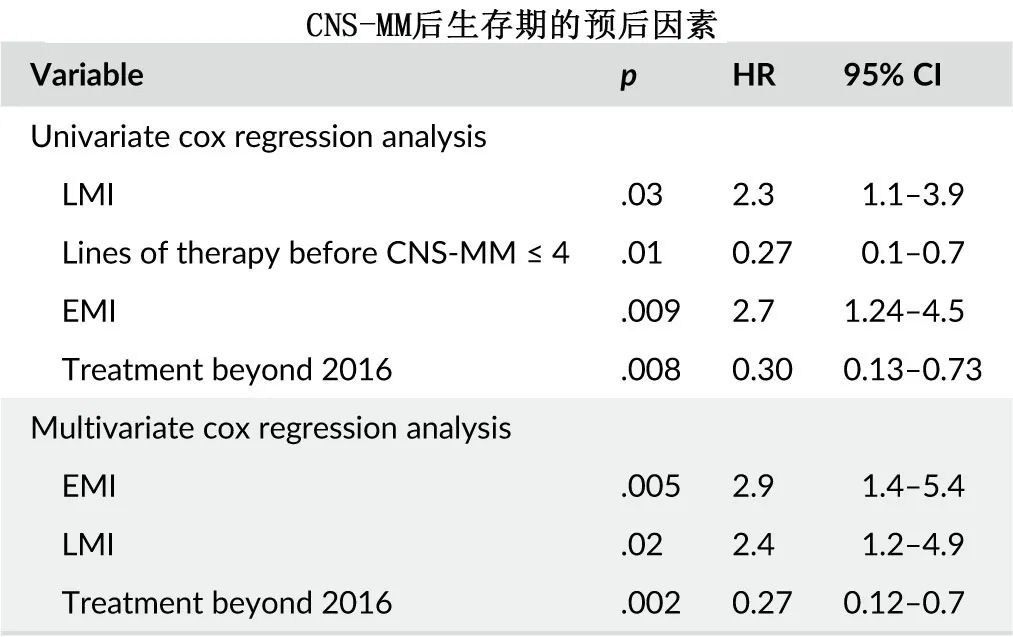
多因素分析发现,EMI是CNS-MM的最强预测因素(OR:6.3)。
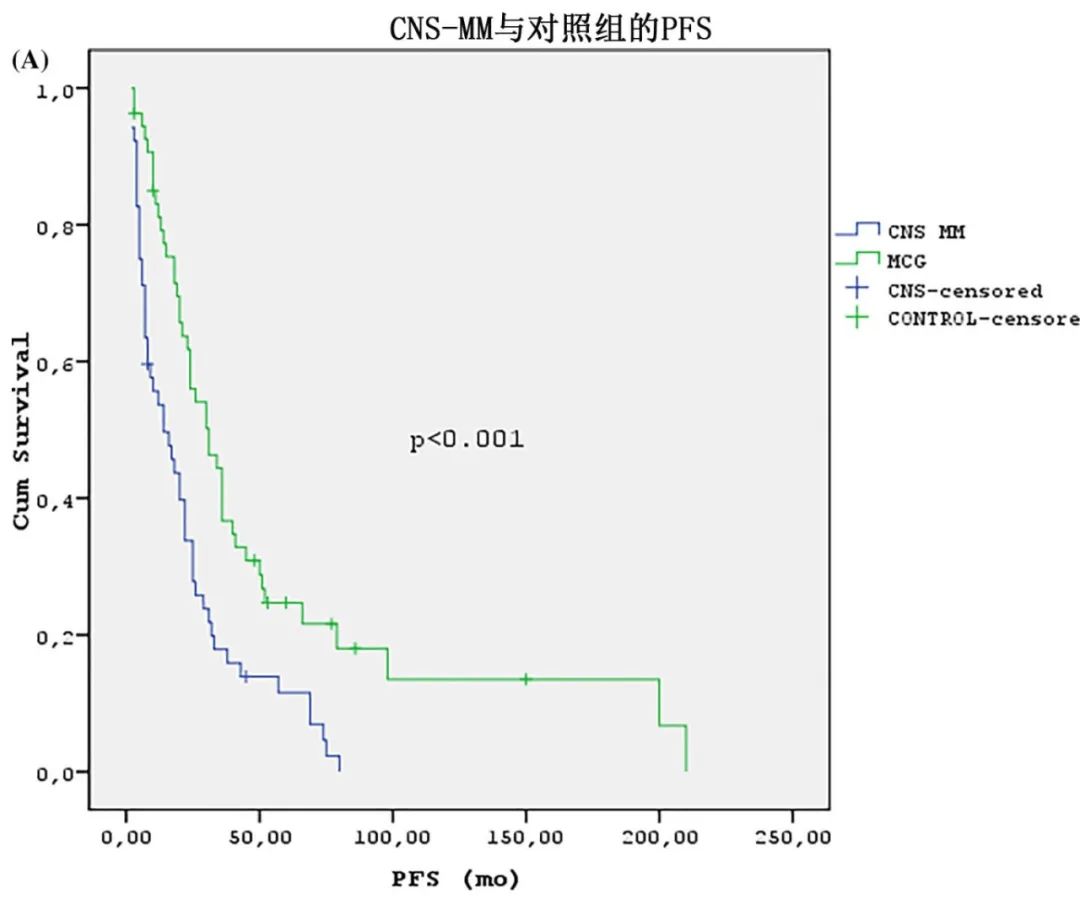
CNS-MM患者对照组相比的一线治疗无差异(p>0.05);27/54的CNS-MM患者接受了一线ASCT,与对照组无统计学差异(21/54;P>0.05)。一线治疗后CNS-MM的总缓解率(ORR)和完全缓解率(CR)与对照组相似(两组的ORR均为85%,CR分别为41%和36%)。CNS-MM患者与对照组诱导治疗后的中位PFS分别为14个月和31个月 (p<0.001)。
CNS-MM患者与对照组的中位总生存期(OS)分别为43个月和60个月 (p<0.001)。CNS-MM的治疗主要包括硼替佐米/沙利度胺/化疗,此外20%接受新药/免疫治疗联合治疗;28例患者接受了脑脊液输注(阿糖胞苷和/或甲氨蝶呤)。
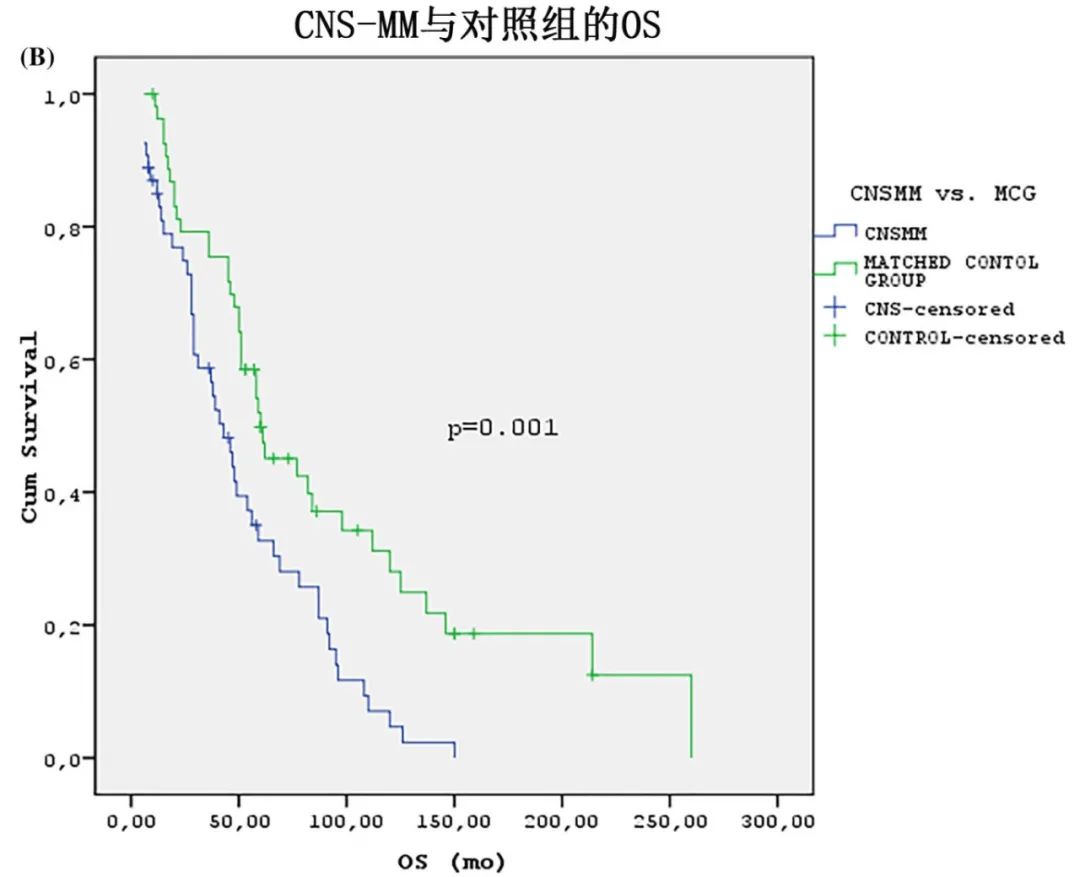
CNS-MM后中位OS为4个月;2016年之后接受治疗的患者中位OS为12个月,而2016年之前为2个月。多因素分析发现,EMI是CNS-MM后OS的最强负面预测因素(p=0.005,HR=2.9),有或无EMI患者的CNS-MM后OS分别为2个月和8个月。柔脑膜受累也是OS的负面预测因素(p=0.02,HR=2.4)。2016年以后的治疗显著预测OS (p=0.002;HR=0.27)。此外,脑脊液输注不影响OS。
总结
总之,该大型真实世界系列中证明,CNS-MM的生存仍然很差;但2016年以后的治疗有积极影响,与现代抗骨髓瘤治疗的疗效有关。髓外病变显著增加发生CNS-MM的风险和CNS-MM后死亡的风险,表明对CNS进行常规检查的必要性,包括脑脊液细胞学检查和高级影像学,并提示髓外病变患者除了抗骨髓瘤治疗外,可能还应接受中枢神经系统预防治疗。
参考文献
Katodritou E,et al.Central nervous system multiple myeloma: A real-world multi-institutional study of the Greek Myeloma Study Group.Am J Hematol . 2024 Jul 2. doi: 10.1002/ajh.27425.
作者:聊聊血液
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言









#多发性骨髓瘤# #髓外病变# #CNS受累#
62