总结利尿剂的用药细节和4个经验教训实例!
2018-04-22 佚名 夜诊
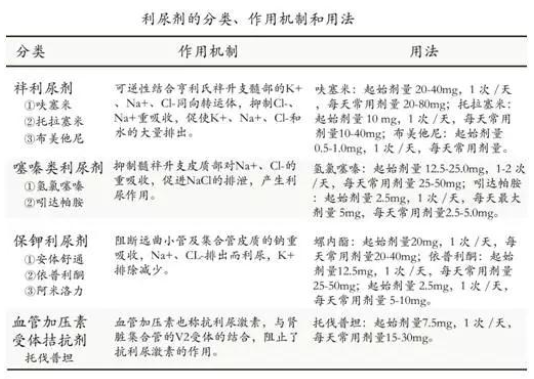
利尿剂的故事 利尿剂是唯一能充分控制和有效消除液体潴留的药物,是急性心衰抢救中首选的药物,也是慢性心衰液体潴留患者标准治疗中必不可少的组成部分。合理使用利尿剂是其他治疗心衰药物取得成功的关键因素之一。
作者:佚名
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言









喜欢这篇文章
62
学习了
62
#利尿剂#
35
好文献学习了
64
好文献学习
61