好文推荐 | 中国人群帕金森病轻度认知障碍综合认知域评估量表的筛选及诊断效度分析
2024-06-20 中风与神经疾病杂志 中风与神经疾病杂志
使用推荐的临界值后可以更好将PD-MCI进行亚型分析,便于临床观察各亚型PD-MCI转归及临床特异性,具有一定临床意义。
摘要
目的 帕金森病(PD)中轻度认知障碍(MCI)的诊断方法不一,目前适用PD-MCI的神经心理学量表缺乏共识,制定合适的综合量表势在必行。方法 本研究纳入92例诊断明确的PD非痴呆患者,进行中国版PD-MCI指南和运动障碍学会推荐的五大认知域综合量表。根据本课题组正常对照组在相同量表下计算的常模,将患者分为PD非认知障碍和PD-MCI。采用t检验观察量表一致性,应用受试者工作特征曲线分析各量表在识别PD-MCI各认知域损害敏感度特异度最高的临界值,结合二元Logistic回归最终确定PD-MCI综合认知域评估量表具体内容。结果 研究发现应用简版视空间记忆测验长时回忆、画钟、数字广度倒背、连线A时间、词语流畅性水果、连线B时间、相似性、波士顿命名、听觉词语学习测验长时回忆及逻辑记忆测验短时回忆组合下的十分制综合认知域评估量表在预测PD-MCI方面具有显著的诊断效度,曲线下面积为0.971(95%CI 0.941~1.000)。结论 使用推荐的临界值后可以更好将PD-MCI进行亚型分析,便于临床观察各亚型PD-MCI转归及临床特异性,具有一定临床意义。
认知障碍是帕金森病 (Parkinson disease,PD)最常见的非运动症状之一,包括PD轻度认知障碍(mild cognitive impairment,PD-MCI)和PD痴呆(PD-dementia, PDD)。PD患者发生痴呆的风险普遍高于一般人群,在病史10年以上的PD患者中,PDD的发病率高达46%。为了准确及早期识别PD-MCI患者,运动障碍学会(Movement Disorder Society,MDS)工作组在2012年根据神经心理测试的评估广泛性,提供了两个不同的诊断步骤。第一级标准为:应用全面性的认知测评量表,将PD患者简单区分为PD非认知障碍(non-cognitive impairment,PD-NC),PD-MCI及PDD。二级标准需要利用综合性认知测评量表进一步根据已受损的认知域将PD-MCI分为不同的亚型。当受试者的评分低于正常临界值1~2个标准差(standard deviation,SD)时,该神经心理学量表被认为受损。PD-MCI需要符合≥2个量表受损,PD-MCI亚型主要分为:单认知域遗忘型MCI (amnestic MCI single domain,aMCIsd),当2个记忆分量表受损且不伴有其他域损伤时;单认知域非遗忘型MCI(non-amnestic MCI single domain,naMCIsd),当记忆力认知域以外的某个单独认知域的2个分量表同时损害时;多认知域遗忘型MCI(amnestic MCI multiple domain,aMCImd),当至少1个记忆相关量表加上任意其他认知域的至少1个分量表损害时;多认知域非遗忘型MCI(non-amnestic MCI multiple domain,naMCImd),当2个及2个以上不同认知域的分量表损害时,且这种损害不累及记忆力认知域。目前已有研究在使用MDS标准后发现多认知域损害的PD-MCI患病率均较高。虽然PD-MCI一直是发展为PDD的重要危险因素,但何种亚型的PD-MCI最容易发展为PDD及具体的病理机制目前仍不清晰。本研究通过宣武医院神经内科收集的PD患者,根据MDS及中国PD-MCI患者诊治指南中推荐的五大认知域分量表进行敏感度特异度的评估,筛选出每个认知域包含2个分量表在内的PD-MCI综合认知域评估量表,确定临界值及相关评分细则。从而便于临床中更快速准确地鉴别PD-MCI患者亚型,观察不同亚型患者的远期转化及预后,为临床医生更好地诊治干预提供更多的方法和证据。
1 资料与方法
1.1 研究对象
本研究入选了首都医科大学宣武医院神经内科2021年3月—2023年7月住院治疗的PD患者共127例。所有的PD患者均由2名及以上的专业的神经内科医生根据英国脑库诊断标准独立诊断为临床确诊或临床很可能确诊的PD患者。排除标准为高血压病、糖尿病、心律失常、心肌梗死、脑血管病、精神疾病、快速动眼期睡眠障碍、各种原因所致的脱水、贫血、感染、严重的系统性疾病以及配合不佳的患者。所有的PD患者都接受美多芭治疗,但未接受认知障碍的相关治疗。所有患者应用爱泼沃斯嗜睡量表(Epworth Sleepiness Scale,ESS)和基本日常生活活动(Barthel Activities of Daily Living,BADL)评估睡眠及生活能力。我们同时纳入33例年龄及性别匹配的正常老年人作为正常对照组(healthy controls,HC)。
1.2 神经心理学评估
所有PD患者及HC均进行蒙特利尔认知功能评分(Montreal Cognitive Assessment,MoCA)来初筛认知水平。剔除35例PDD患者(MoCA<21分)后的92例PD患者完成指南中推荐的详细的神经心理量表测试,包括视空间、注意力、执行功能、语言和记忆力五大认知域。视空间认知域量表包含:(1)简版视空间记忆测验-修正版(Brief Visuospatial Memory Test,BVMT)(3遍即刻图片复制记录总分,1遍短时图片复制,1遍长时图片复制,1遍图片再认);(2)时钟复制(3分制)。注意力及工作记忆力认知域量表包含:(1)连线测验A;(2)数字广度倒背。执行力认知域量表包含:(1)词语流畅性(动物+蔬菜+水果);(2)连线测验B。语言认知域量表包含:(1)波士顿命名;(2)相似性实验。记忆力认知域量表包含:(1)听觉词语学习测验(Rey Auditory Verbal Learning Test,AVLT)(3遍即刻词语回忆记录总分,1遍短时词语回忆,1遍长时词语回忆,1遍词语再认);(2)韦氏记忆量表-Ⅳ(Wechsler Memory Test,WMT)中的逻辑记忆测验(Logical Memory Test,LMT)(3遍即刻逻辑故事复述,1遍短时逻辑故事复述,1遍长时逻辑故事复述)。本课题组前期研究结果提示,当PD患者的某一项分量表评分低于正常标准1.96个SD时,则考虑该量表受损,如果患者出现2个及2个以上量表受损时,则诊断PD-MCI,不符合条件的诊断为PD-NC。92例中符合PD-MCI诊断标准的患者61例,符合PD-NC诊断标准的患者31例。
1.3 统计学方法
采用SPSS 26.0进行统计 学分析,定义P<0.05作为显著性的统计学差异。我们用频率(百分比)和Pearson χ2检验(或Fisher检验)来统计分类变量。连续性变量表示为(x±s)或中位数(四分位数)[M(P25,P75)]。我们检验正态分布与夏皮罗-威尔克检验,检验两组间差异应用t检验或单因素ANOVA。应用受试者工作特征(receiver operating characteristic,ROC)曲线计算曲线下面积(area under the curve,AUC)和95%可信区间(confidence intervals,CI)来检验各个认知分量表的敏感度和特异度。应用二元Logistic回归(binary logistic regression)来筛选各认知域内最佳的2个量表组合,后应用ROC曲线和AUC来检验各个认知域组合量表的敏感度和特异度。同样的方法,检测十分制量表的敏感度及特异度。
2 结 果
2.1 HC与PD-NC患者一般情况及临床相关数据结果
在纳入的31例PD患者中(男性占33.33%)和33例HC(42.86%)中,两组在性别、年龄、受教育年限、MoCA评分、ESS评分、ADL评分差异无统计学意义(见表1)。
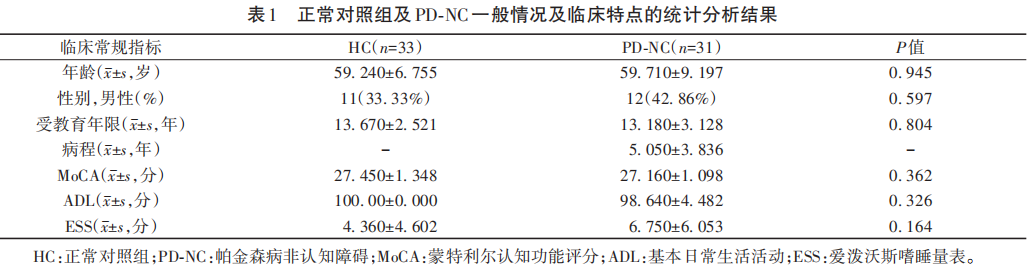
2.2 HC与PD-NC患者各认知域分量表的一致性分析
统计结果提示:视空间,注意力及工作记忆,执行力及语言各认知域中的分量表得分在两组间差异均无统计学意义。记忆力认知域中的AVLT量表中的即刻词语回忆(31.09±4.333,26.82±5.157,P=0.001)、短时词语回忆(12.12±1.673,10.39±2.250,P=0.001)、长时词语回忆(10.09±2.697,9.32±2.790,P=0.005)及词语再认(13.36±1.342,12.21±2.485,P=0.034)4项分量表在两组间存在显著性差异,PD-NC患者以上4项量表的分数均明显低于HC。LMT中的即刻回忆分数在两组间存在显著差异(24.450±6.960,20.160±5.908,P=0.013),PD-NC患者LMT即刻回忆分数显著低于HC。但在LMT短时回忆及长时回忆量表中,两组分数并没有显著性差异(见表2)。
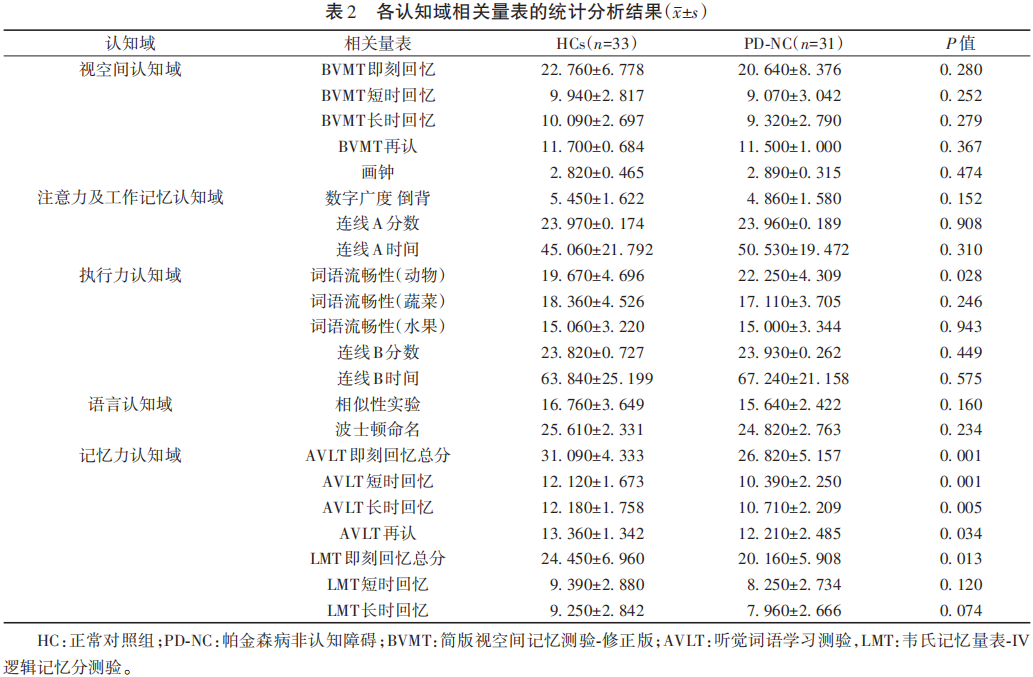
2.3 应用ROC曲线计算各分量表识别PD-MCI敏感度和特异度高的临界值
本课题中符合PD-MCI诊断标准的患者61例,符合PD-NC诊断标准的患者31例。通过两组人群各分量表的得分或时间参数,应用ROC曲线计算各分量表识别PD-MCI敏感度和特异度最高所对应的临界值。同时根据以下规则,筛选每个认知域中最优的2项分量表组合。规则如下:(1)选择每个认知域中AUC最高值的两项分量表进行组合,且要求应用二元Logistic回归后的组合量表AUC值>0.7;(2)不能同时选择同一个量表中的2项分量表进行组合;(3)考虑时效性问题,BVMT、AVLT及LMT量表中可同时选择“用时最短的”和“AUC最高的”分量表与另一AUC高的分量表进行分别组合,统计两种不同组合模式下的AUC值,但仍需满足组合后量表AUC值>0.7。
结果发现,视空间认知域中BVMT的所有分量表及画钟实验的ROC曲线在两组间均有显著统计学差异(P<0.05),根据规则选择用时短的BVMT即刻回忆总分+画钟和敏感度高的BVMT长时回忆+画钟两种组合模式进行ROC统计,前者AUC为0.781(95%CI 0.682~0.881,P<0.001),后者AUC为0.820(95%CI 0.731~0.908,P<0.001)。注意力及工作记忆认知域中数字广度倒背及连线A时间的ROC曲线在两组间有显著统计学差异(P<0.05),但连线A分数的ROC曲线并未发现提示意义。数字广度倒背+连线A时间的组合量表AUC为0.750(95%CI 0.645~0.855,P<0.001)。执行力认知域中词语流畅性及连线B时间的ROC曲线在两组间均有显著统计学差异(P<0.01),但连线B分数的ROC曲线未发现提示意义。其中,水果词语流畅性+连线B时间的组合量表AUC为0.869(95%CI 0.790~0.949,P<0.001)。语言认知域中相似性及波士顿命名的ROC曲线在两组间均有统计学差异(P<0.001),组合量表的AUC为0.760(95%CI 0.659~0.861,P<0.001)。记忆力认知域中AVLT及WMS的所有分量表ROC结果在两组间差异均有统计学意义(P<0.001),根据规则选择用时短的AVLT即刻回忆总分+LMT即刻回忆总分和敏感度高的AVLT长时回忆+LMT短时回忆2种量表组合进行ROC计算,前者AUC为0.825(95%CI 0.735~0.915,P<0.001),后者AUC为0.878(95%CI 0.798~0.957,P<0.001)(见表3)。
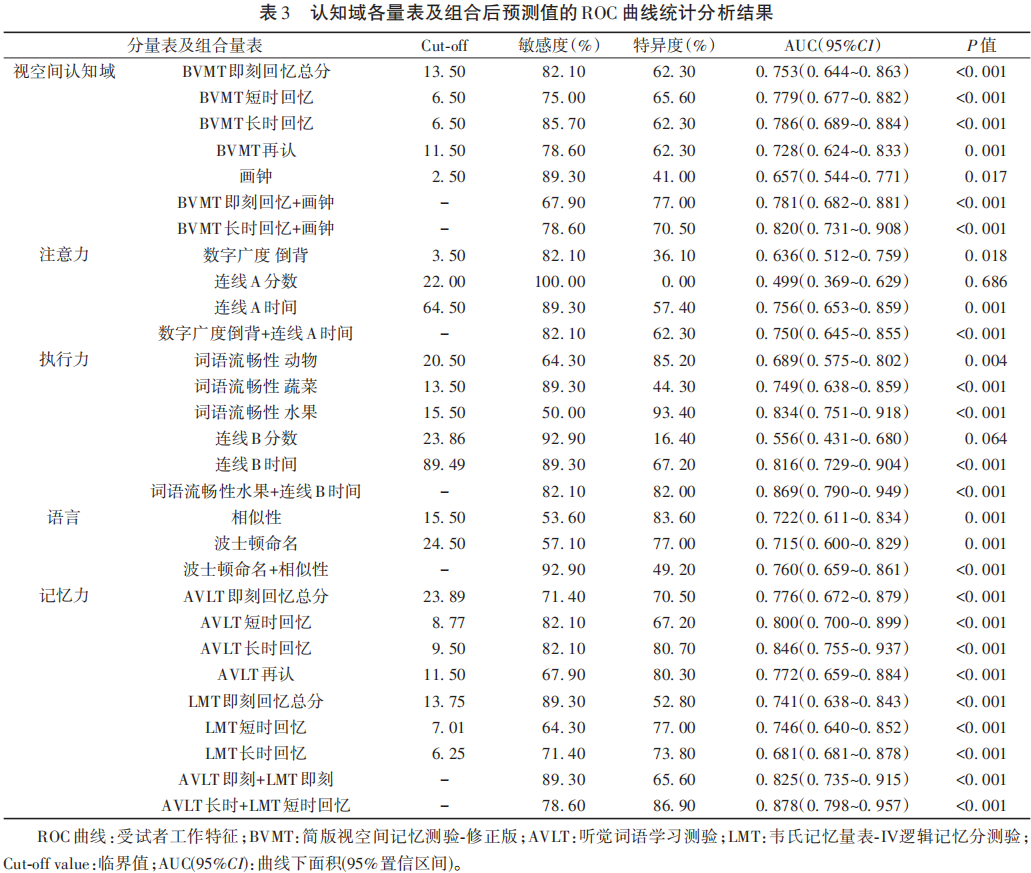
2.4 十分制PD-MCI综合认知域量表ROC曲线及相关统计结果
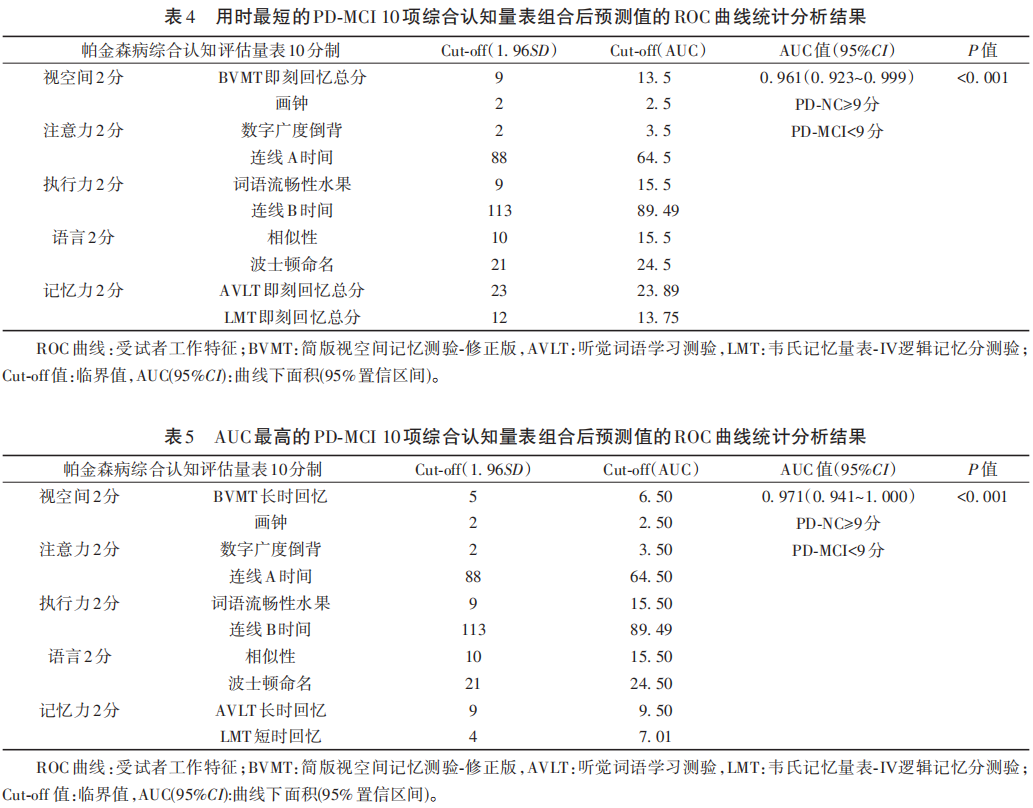
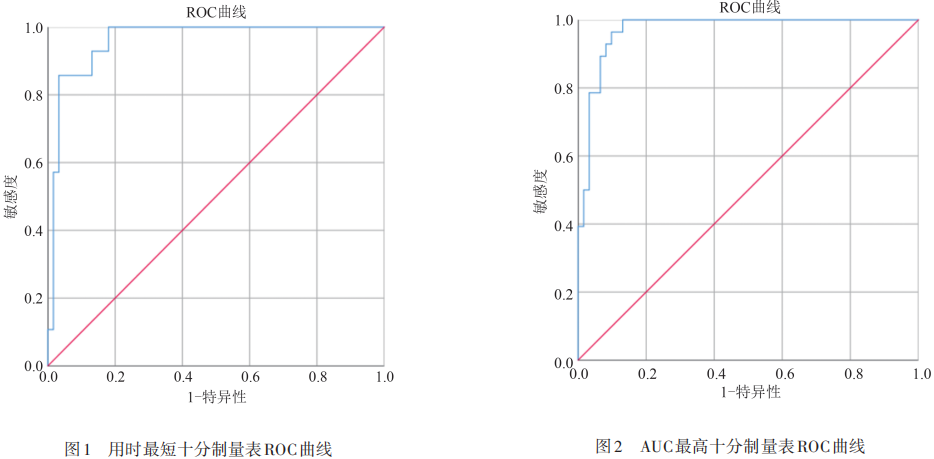
根据PD-NC和PD-MCI 两组人群各分量表及量表组合的ROC结果筛选,制定包含五大认知域,每个认知域含有2项分量表的10项综合认知域评估量表(表4为用时最短的10项量表,表5为AUC最高的10项量表)。其中1.96SD临界值为本课题组在HC中筛选出来的临界值,AUC临界值为本研究中根据最佳AUC数值确定的临界值。10项量表中每个分量表按照最佳临界值的标准进行0分或1分的评分,达到临界值得1分,不达标则得0分,满分10分,最低为0分。按照MDS诊断标准:9~10分PD-NC,<9分为PD-MCI。其中用时最短的PD-MCI 10项综合认知域评估量表的AUC为0.961(95%CI 0.923~0.999,P<0.001)(见表4、图1);AUC最高的PD-MCI 10项综合认知域评估量表的AUC为0.971(95%CI 0.941~1.000,P<0.001)(见表5、图2)。根据本课题组的前期实践经验,用时最短的十分制量表总体用时30~40 min,AUC最高的十分制量表用时50~60 min。
3 讨 论
本课题研究结果发现,应用BVMT长时回忆、 钟、数字广度倒背、连线A时间、词语流畅性水果、连线B时间、相似性、波士顿命名、AVLT长时回忆及LMT短时回忆组合下的十分制综合认知域量表在预测PD-MCI方面具有显著的诊断效度AUC为0.971(95%CI 0.941~1.000,P<0.001),相比用时较短的十分制量表更为敏感。其中词语流畅性水果,连线B时间及AVLT长时回忆分数3项分量表的识别效度最高(AUC>0.8),这在既往研究中也得到过证实。本研究中十分制综合量表中提供的临界值相比正常人常模临界值更严格,也就是量表的得分更高,用时更短,这提示正常人常模更适用于患者认知功能的初步筛选,而十分制综合认知域量表评估下的PD-MCI更能预测患者认知域受损,便于区分临床亚型。另外,本研究在五大认知域量表一致性评估中发现记忆力认知域中的AVLT即刻词语回忆,短时词语回忆,长时词语回忆,词语再认以及LMT即刻回忆五项分量表分数在两组间存在显著差异(P<0.05),PD-NC患者上述记忆量表分数均显著低于HC。但这种现象在其他认知域的量表中并未发现。这可能提示AVLT即刻词语回忆,短时词语回忆,长时词语回忆,词语再认以及LMT即刻回忆5项分量表可能更容易识别PD患者的记忆力损害,即使该类PD患者尚未达到诊断认知损害的标准。而除上述五项认知量表外的其他量表,在认知正常人群中一致性更强,不管是正常人还是认知正常的PD患者。
目前关于PD-MCI亚型的研究仍然很少,深入了解PD-MCI亚型的临床及病理特点,有助于我们观察不同亚型患者远期转化为PDD的风险,为临床医生及早发现及干预提供一定的理论基础。虽然MDS及中国PD-MCI诊断和治疗指南中推荐了五大认知域的众多量表供临床医生参考,但何种量表组合更适合甄别PD-MCI患者的认知域损害目前仍无定论。而仅用全面性认知功能评估方法进行简略评价,例如MoCA,帕金森病认知评定量表(PD-CRS)或帕金森病量表-认知(SCOPA-COG),虽用时较短,但在某些认知领域缺乏诊断力度,无法鉴别PD-MCI亚型。国外关于综合认知域评估量表的研究屈指可数,而中国尚无公开发表的综合认知域评估量表的推荐,本研究作为国内首个相关研究恰好弥补了该领域的临床空白。该量表可以帮助临床医生进一步了解不同PD-MCI患者发生发展的过程,辅助进行与临床特征和转归结局相关的前瞻性研究,同时参与到不同亚型PD-MCI患者早期干预等药物试验研究中。当然,本研究目前也存在一些局限性:(1)本研究只纳入了宣武医院神经内科单中心的PD患者作为样本来源,且样本量相对较小,可能存在结果的偏移;(2)本研究为横断面观察性研究,并未进行上述患者的长期随访,无法观察PD-MCI不同亚型患者的转归;(3)我们最早纳入的量表仅为指南中推荐的部分量表,并不能代表所有量表的敏感度,关于其他量表的敏感度特异度的研究可在今后的研究中进一步完成;(4)本研究未进一步统计在AUC最高PD-MCI 10项综合认知量表临界值下的各PD-MCI患者亚型的分类,以及各个认知域损害的比例;(5)其他与认知相关的标记物,例如血清、脑脊液生物标记物,或相关的影像学方法并没有联合应用到本研究中。本研究构建了2种十分制量表供临床选择,在未来,多中心大样本随访研究及多模态的PD-MCI研究值得进一步探讨。
4 结 论
综上所述,我们的研究发现使用以BVMT长时回忆、画钟、数字广度倒背、连线A时间、词语流畅性水果、连线B时间、相似性、波士顿命名、AVLT长时回忆及LMT短时回忆组合下的十分制综合认知域量表在预测PD-MCI认知域损害具有显著的临床价值,综合量表的应用有助于临床医生更好识别PD-MCI亚型,观察转归,及早干预,调整治疗方案。对了解PD认知障碍的发生发展提供重要的应用价值。
参考文献
[1]Williams-Gray CH,Mason SL,Evans JR,et al. The CamPaIGN study of Parkinson's disease:10-year outlook in an incident population-based cohort[J]. J Neurol Neurosurg Psychiatry,2013,84(11):1258-1264.
[2]Litvan I,Goldman JG,Tröster AI,et al. Diagnostic criteria for mild cognitive impairment in Parkinson's disease:movement Disorder Society Task Force guidelines[J]. Mov Disord,2012,27(3): 349-356.
[3]Lawrence BJ,Gasson N,Loftus AM. Prevalence,and subtypes of mild cognitive impairment in Parkinson's disease[J]. Sci Rep,2016,6:33929.
[4]Cholerton BA,Zabetian CP,Wan JY,et al. Evaluation of mild cognitive impairment subtypes in Parkinson's disease[J]. Mov Disord,2014,29(6): 756-764.
[5]Pedersen KF,Larsen JP,Tysnes OB,et al. Natural course of mild cognitive impairment in Parkinson disease:a 5-year population-based study[J]. Neurology,2017,88(8): 767-774.
[6]Domellöf ME,Ekman U,Forsgren L,et al. Cognitive function in the early phase of Parkinson's disease,a five-year follow-up[J]. Acta Neurol Scand,2015,132(2): 79-88.
[7]Hoogland J,Boel JA,Bie RMA,et al.MDS Study Group “Validation of Mild Cognitive Impairment in Parkinson Disease”,mild cognitive impairment as a risk factor for Parkinson's disease dementia:MCI as a risk factor for Parkinson's disease dementia[J]. Mov Disord,2017,32:1056-1065.
[8]中华医学会神经病学分会帕金森病及运动障碍学组,中国医师协会神经内科医师分会帕金森病及运动障碍学组.中国帕金森病轻度认知障碍的诊断和治疗指南(2020版)[J].中国神经精神疾病杂志,2021,47(1):1-12.
[9]Biundo R,Weis L,Pilleri M,et al. Diagnostic and screening power of neuropsychological testing in detecting mild cognitive impairment in Parkinson's disease[J].J Neural Transm,2013,120(4):627-633.

作者:中风与神经疾病杂志
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言











#帕金森病# #轻度认知障碍# #神经心理量表#
3