以脑出血为首发症状的绒毛膜癌脑转移1例
2019-07-29 王鹏 刘丽娜 王志明 中国临床神经外科杂志
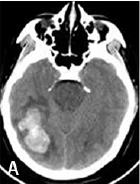
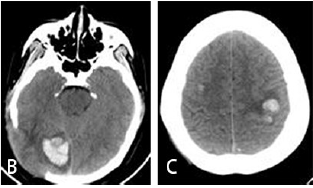
女性,29 岁,因间断头痛5 年、加重1 周并抽搐1 次于2016年11月30日凌晨入院。5年来,病人出现间断头痛,自服止痛片后好转;1周前,自觉头痛加重,仍自服药物,未到医院就诊;2016年11月29日晚突然剧烈头痛,伴有恶心、呕吐数次,同时发生四肢抽搐,伴有双眼上翻,意识不清,数十分钟后自行缓解,急送我院急诊科,头部CT发现右颞脑出血,出血量约25 ml,周围水肿明显(图1A)。既往无高血压病
作者:王鹏 刘丽娜 王志明
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言







学习了
65
#绒毛膜癌#
38
#首发症状#
49