Neurology:急性缺血性卒中血管内治疗手术期间采用局部麻醉怎么样?
2018-08-17 杨中华 脑血管病及重症文献导读
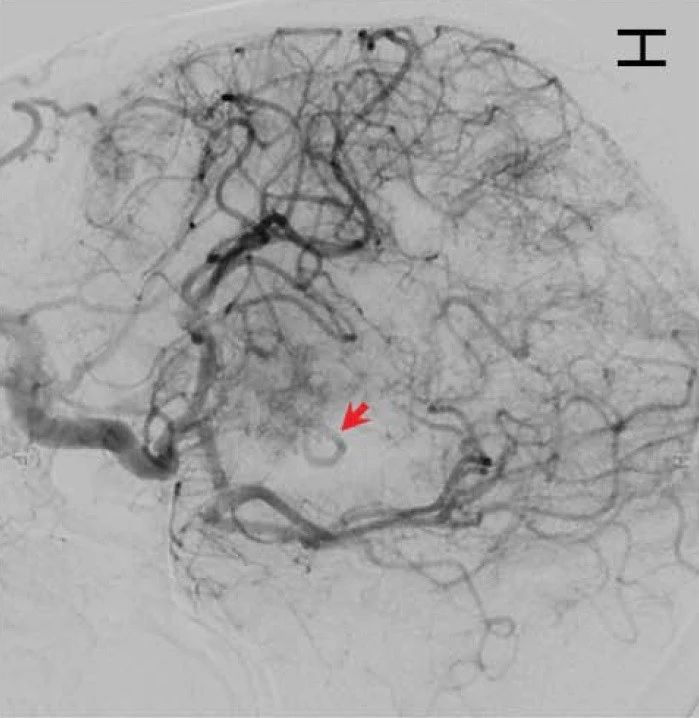
在大动脉闭塞性急性缺血性卒中(acute ischemic stroke,AIS)的动脉内治疗(intra-arterial treatment,IAT)中,经常会采用麻醉支持。IAT期间麻醉支持的主要目的是为了降低患者的运动、增加患者的舒适性、便于迅速治疗以及尽量较少并发症的风险。IAT期间的麻醉管理有几种选择方案;全身麻醉(general anesthesia),清醒镇静(conscious
作者:杨中华
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言






#手术期#
22
#缺血性#
0
#缺血性卒#
35
#Neurol#
28
#局部#
38